A fiatal férfibetegnek visszatérő palpitatios panaszai vannak. Most végre sikerült paroxismusa alatt is EKG-t készíteni. A legnagyobb valószínűséggel mi áll a rohamok hátterében?
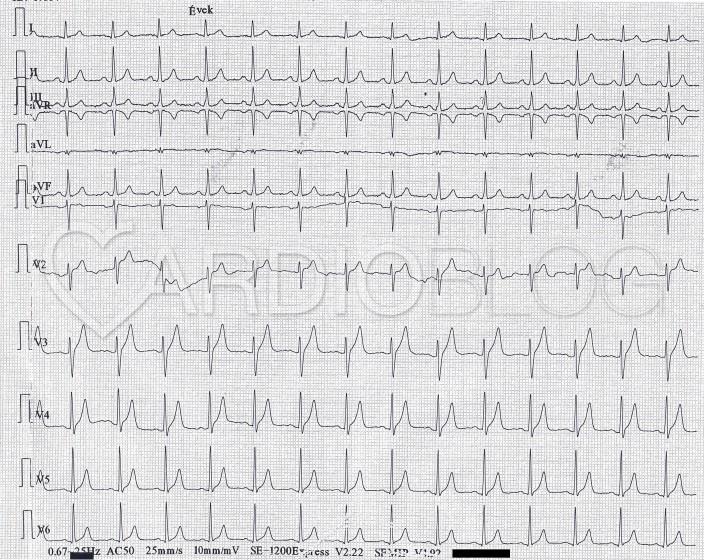
Íme a nyugalmi EKG-ja:
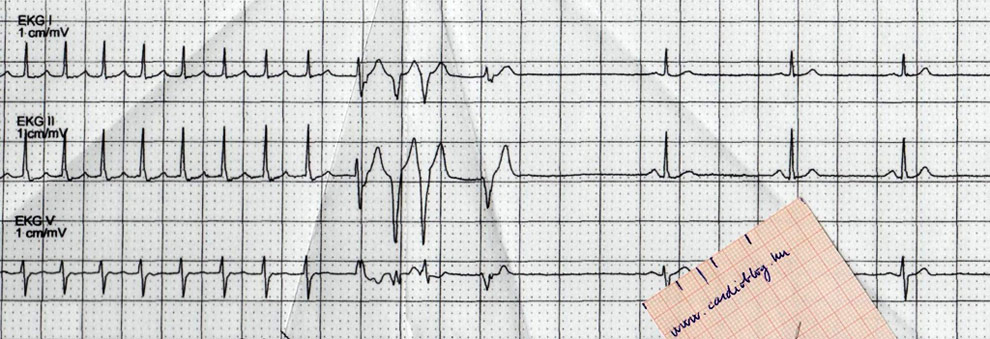
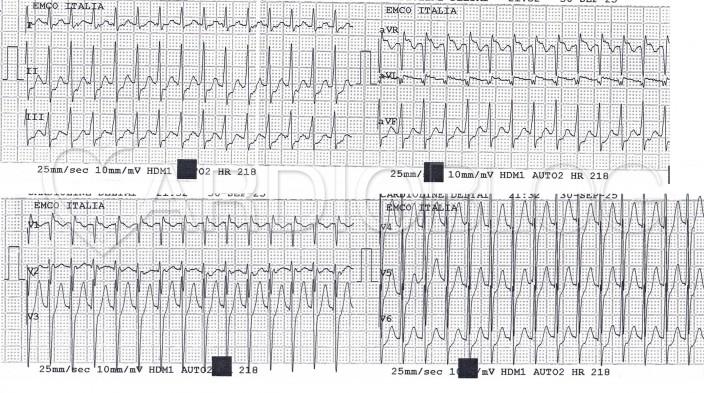
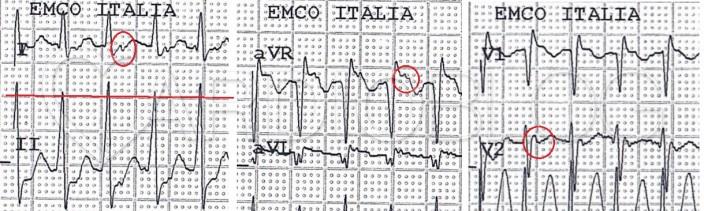
Ez pedig a panasz alatti:
- Orthodrom AVRT
- Antidrom AVRT
- AVNRT
- Nem differenciálható SVT (legvalószínűbben pitvari tachycardia)
- Fascicularis kamrai tachycardia
Orthodrom AVRT
A fiatalember panaszmentes állapotában készített regisztrátumához képest a palpitatios panasza alatt készített görbén a jelentősen megemelkedett frekvencián kívül morfológiai változások is bekövetkeztek. P hullám első ránézésre azon nem egyértelműen azonosítható. A QRS kissé kiszélesedett és JTSZB-szerű morfológiát mutat a V1-es elvezetésben.
A jobb szár refrakteritási tulajdonságai miatt gyakorta találkozunk azzal, hogy szapora supraventricularis impulzusok esetén a kamrai aktiváció frekvenciafüggő JTSZB-kal (jelenleg a QRS nem érte el a komplett szárblokk kritériumának tartott 120ms-ot) vezetődik a kamrákra. Azonban a másik oldalról a Cardioblog hasábjain nem egyszer láttunk olyan esetet is, amikor a QRS nem érte el a 120ms-os szélességet, ennek ellenére mégis a ritmuszavar kamrai eredetét lehetett bizonyítani. Gondoljunk csak a fascicularis tachycardiákra, ahol ugyancsak JTSZB-szerű morfológiával találkozhatunk pl.: JTSZB + bal anterior fasciculus blokk-szerű morfológiájú bal posterior fascicularis kamrai tacyhcardia; JTSZB+ bal posterior fasciculus blokk-szerű morfológiájú bal anterior fascicularis kamrai tachycardia is!
Tehát egyaránt felvetődhetett akár egy frekvenciafüggő inkomplett JTSZB-kal levezetett supraventricularis tachycardia, felvetődhetett keskeny QRS-sel járó kamrai tachycardia és a QRS tachycardia alatti kiszélesedése okán akár egy antidrom AVRT is.
A ritmuszavarok korrekt diagnosztikájához - mint mindig - célszerű a két résztvevő a pitvarok és a kamrák (a ap-k és a QRS-ek) egymáshoz való viszonyát elemezni. A QRS észrevételével általában nem szokott probléma lenni. Sokkal inkább a P-k tudnak gondot jelenteni, amik a szaporaság miatt elbújnak akár a QRS-ekben, akár a repolarizációs hullámokban. Ha 1:1-es aktivációs viszonyunk van, akkor nehézzé válhat a testfelszíni, 12-elvezetéses EKG-ból kideríteni, hogy vajon a P-k eredményezik-e a QRS-eket, vagy éppen egy kamrai tachycardia vezetődik vissza a pitvarokra és hoz létre P-hullámokat.
Nézzük, hogy mi segíthetett nekünk aktuálisan a gyanúnk megfogalmazásában!
Önmagában a tachycardia frekvenciája nem elegendő az AVRT és az AVNRT megbízható megkülönböztetéséhez, mivel a két ritmuszavar szívfrekvencia-tartománya jelentősen átfedi egymást.
Néhány statisztikai különbség és fontosabb szempont azonban segíthet a tájékozódásban:
Tanulmányok szerint az AVRT átlagos szívfrekvenciája gyakran valamivel magasabb (átlagosan ~186/perc), mint az AVNRT-é (~175/perc). Fiatalabb betegeknél az AVRT hajlamosabb a gyorsabb kamraválaszra. Jelenleg is igen gyors volt a ritmuszavar. Ezzel és nem a tachycardia mechanizmusával van összefüggésben a QRS nagyságának ütésről ütésre történő alternálása, ami most is megfigyelhető volt. (QRS alternans és tachycardia esetén mindenképpen gondoljunk a nagy mennyiségű pericardialis fluidum lehetőségére is, kiváltképp low voltage együttes fennállásakor!!)
Az AVRT jellemzően fiatalabb korban és gyakrabban férfiaknál jelentkezik, míg az AVNRT nők körében gyakoribb és az életkor előrehaladtával gyakrabban válik tünetessé.
EKG morfológia (a frekvencián túl): A diagnózisban sokkal fontosabbak a P-hullám jellemzői. AVNRT esetén a P-hullám gyakran nem látható (beágyazódik a QRS-be), vagy „pszeudo-r' ” hullámként jelenik meg a V1 elvezetésben vagy s-ként az inferior elvezetésekben. AVRT a P-hullám sokszor jól elkülöníthető a QRS-től, és az RP-távolság jellemzően hosszabb (>70-100 ms).
Megerősít bennünket az AVRT gyanújában, ha a nyugalmi EKG-n delta hullám látható. Nagyobb mértékű preexcitációt (delta hullámot) várunk jobb oldali kötegek és kisebb mértékűt a sinuscsomótól distalisabb bal oldali kötegek esetén. Jelenleg az inferior elvezetésekben volt egy ici-pici, pozitív delta-hullám észrevehető. A QRS (és delta hullám) első 40ms-át vizsgáltuk, akkor annak polaritása negatívnak mutatkozott az I-aVL elvezetésekben
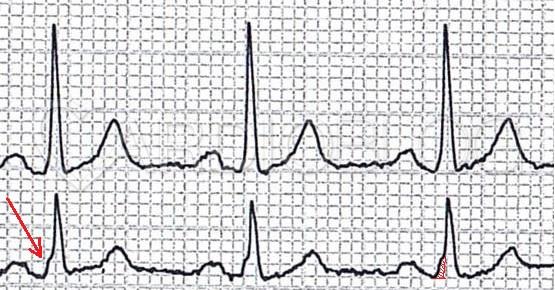
Ha a delta-hullám pozitív az inferior elvezetésekben (II, III, aVF) és negatív az I-aVL elvezetésekben, az egy bal oldali szabad fali (lateralis) járulékos kötegre utal.
Mivel a szaporaság alatt a QRS nem előrefelé szélesedett ki, hanem a QRS terminális része, ezért elvethetjük az antidrom AVRT lehetőségét és leginkább frekvenciafüggő inkomplett JTSZB-ot véleményezhettünk. A V1-ben látható r' nem feleltethető meg az AVNRT-ben várt ún "pseudo-r'-hullám"-nak, ami a retrográd P megjelenése lenne. Aktuálisan a járulékos kötegen visszavezetett retrográd P polaritása a roham alatt az alábbiak szerint alakult:
- I-es elvezetés: negatív (mivel az impulzus balról jobbra, a bal oldali kötegtől a jobb pitvar felé terjed).
- aVR elvezetés: pozitív (hasonló okból, a bal oldali elhelyezkedés miatt).
- Inferior elvezetések (II, III, aVF): Általában negatív vagy izoelektromos (mivel az aktiváció alulról felfelé halad a pitvarokban).
- V1 elvezetés: pozitív (mivel a bal oldali kötegtől az impulzus előrefelé, a mellkasi fal irányába terjed).
- V2-ben negatív, mint aVL-ben
Természetesen az a vélemény is teljesen helytálló, elfogadható hogy ilyen kicsiny kilengések esetén nehéz biztos diagnózist felállítani, és az csak elektrofiziológiai vizsgálat során lehetséges. Összességében azonban a legnagyobb valószínűséggel egy bal oldali járulékos köteg által mediált orthodrom AVRT-t láttunk frekvenciafüggő inkomplett JTSZB-kal levezetve. Korábban ilyennel ebben a feladványban találkozhattunk.
Irodalom:
- Studer, J.; Kühne, M.; Riede, F.; Gisler, S.; Meier, B.; Sticherling, C.; Osswald, S.; Schaer, B. Differentiating AV Nodal vs Orthodromic AV Reentrant Tachycardia. Cardiovasc. Med. 2015, 18, 209.
- Majid Haghjoo, Ehsan Bahramali, Mohammadbagher Sharifkazemi, Shahab Shahrzad, Mohammadmehdi Peighambari, Value of the aVR lead in differential diagnosis of atrioventricular nodal reentrant tachycardia, EP Europace, Volume 14, Issue 11, November 2012, Pages 1624–1628,
- Fox DJ, Klein GJ, Skanes AC, Gula LJ, Yee R, Krahn AD. How to identify the location of an accessory pathway by the 12-lead ECG. Heart Rhythm. 2008 Dec;5(12):1763-6.