A 62 éves férfinek tíz éve ismert 2-es típusú cukorbetegsége, melyet korábban inzulinnal kezeltek. Hét évvel ezelőtt primer CX PCI-t követően pár nappal subacut stent trombózis miatt re-PCI történt. Jó systolés bal kamra funkció maradt minimális inferobasalis hypokinesissel.
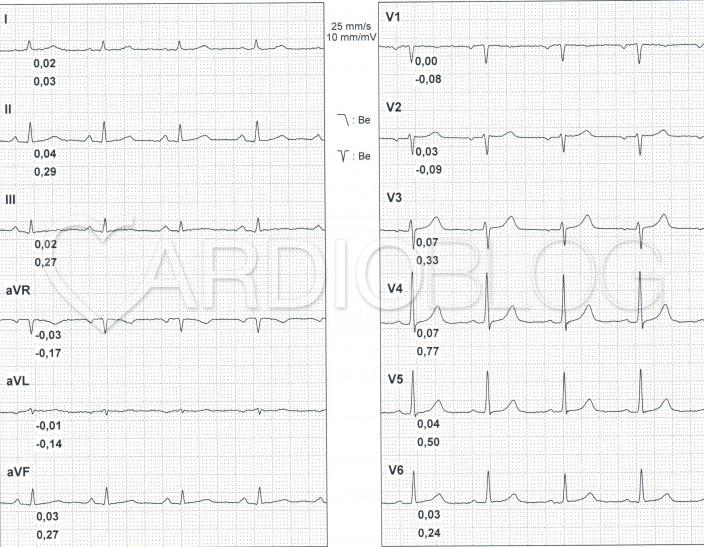
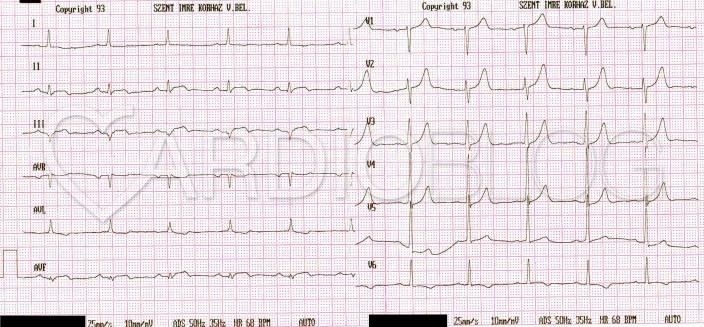
Pár hónap múlva végzett kontroll ergometria előtt ilyen volt az EKG-ja:
Érdemi diétát már nem tart, kizárólag metformin oralis antidiabetikum terápiában részesül. Egyéb gyógyszert három éve nem szed és három éve nem mért vércukor szintet sem. Továbbra is masszívan dohányzik.
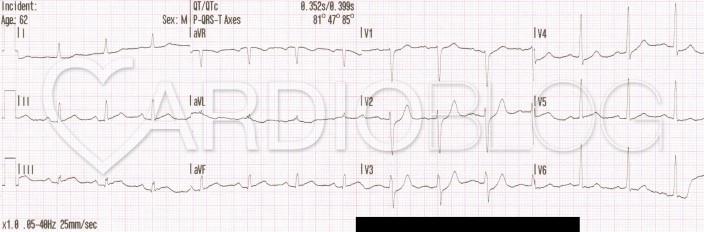
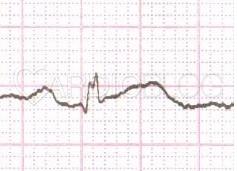
Aktuálisan reggel nyolc órakor indul típusos mellkasi fájdalma, ami miatt 9:45-kor mentőt hív. Mentő 10 órakor 190/120Hgmm-es vérnyomást mér és ezt az EKG-t készíti:
Mi a teendő az EKG és a klinikum alapján?
- Vérnyomás csökkentése pl 25mg captopril elrágatásával. Amennyiben vérnyomása megfelelő ütemben csökken, helyszínen hagyható ambulánsan kardiológiai kontroll javaslatával
- Rakjuk fel a dorzális elvezetéseket!
- 2 puff sl. nitrát alkalmazása után SBO-ra szállítás
- STEMI iránydiagnózissal azonnal intervenciós centrumba szállítás, clopidogrel, ASA telítés, heparin alkalmazása
Mentő dokumentációja szerint gyomorszáj tájéki fájdalmat jelez. EKG leírás: V3-5-ig ST depresszió. Dg.: hypertensio. Angina pectoris. 2puff sl. nitrát medicatiot követően SBO-ra szállítja.
10:30-kor érkezik SBO-ra továbbra is fennálló mellkasi fájdalom miatt. Itteni leírás szerint:
„erős mellkasi fájdalma nyomó jellegű, körbemegy az egész mellkasában, főleg a gyomorszájon fáj, zsibbad a jobb karja, fájnak az erei, a szíve baloldalt nyom, mintha “túlnyomás” lenne a gyomrában. A fájdalom légvétellel, mozgással nem függ össze.”
A dokumentált fizikális status lényegében negatív, RR:147/86Hgmm szívfrekvencia:61/perc T:36,2 C O2 sat:97% Légzésszám: 16/perc
Íme, az SBO-n készített EKG:
Mi a teendő az SBO-s EKG és a klinikum alapján?
- Vérnyomás további csökkentése pl 25mg captopril elrágatásával. Amennyiben vérnyomása megfelelő ütemben csökken, emittálható ambuláns kardiológiai kontroll javaslatával.
- Rakjuk fel a dorzális elvezetéseket!
- Troponin vizsgálat és további laboratóriumi vizsgálatok valamint addig is mellkas RTG elvégzése.
- STEMI iránydiagnózissal azonnal intervenciós centrumba szállítás, clopidogrel, ASA telítés, heparin alkalmazása.
11:20-kor kikérdezést és fizikális vizsgálatot követően az SBO-n vérvétel történik, majd mellkas RTG vizsgálatra kerül sor, mely negatív statust rögzít. SBO-s EKG leírás:
„EKG: s.r. 68/min Kp. R tengelyállás. PQ: 0,2 sec. QRS: 0,06 sec QT: 0,32 sec. I-AVL-ben isoel. ST és pos. T. II-III-AVF-ben isoel. ST és pos. T. V1-6-ban isoel. ST és pos. T.”
13:20-kor megérkeznek a laborvizsgálati eredmények:
WBC: 14.88; NEUT: 86.1; LYMP: 9.1; MON: 4.0; EOS: 0.6; BASO: 0.2; RBC: 4.67; HGB: 143.0; HCT: 0.433; MCV: 92.7; MCH: 30.6; MCHC: 330; PLT: 230; RD-C: 13.3; SNA: 127; SEK: 4.98; GLU: 25.82; LDH: 497; CPK: 250; CKM: 32; CN: 5.4; KRE: 63; EGFR: >90; GFR: >90; TROI: 338; (33-ig normális)
Mi a teendő a klinikum és a laboratóriumi vizsgálati eredmények ismeretében?
- Vércukorszint csökkentése, kontroll laboratóriumi vizsgálatok végzése egyrészt, hogy vércukor szint megfelelően csökkent-e, másrészt a troponin szint ellenőrzése céljából, mert amennyiben az további szignifikáns emelkedést mutat, akkor intervenciós centrumnak kell referálni a beteget
- Fennálló mellkasi panaszok mellett gyakori kontroll EKG-k készítése a repolarizációs eltérések figyelemmel kísérése, újraértékelése céljából. Markáns változás esetén intervenciós centrumnak referálni a beteget.
- A multirizk állapotot, 10x-es troponin emelkedést is figyelembe véve ASA+clopidogrel telítés, heparin alkalmazása és intervenciós centrumnak referálni a beteget.
- Coronaria őrzős elhelyezés NSTEMI iránydiagnózissal
A beteg ekkor 500ml Salsol + 6E Actrapid terápiában részesül. Az emelkedett troponin szint miatt kontroll laborvizsgálatokat végeznek. Az ekkor felállított stratégia szerint amennyiben a troponin további emelkedést mutat, intervenciós labornak fogják referálni az esetet. Kontroll EKG nem készül.
A kontroll laborvizsgálatok eredményei kb újabb két óra múlva lesznek ismertek: SNA: 131; SEK: 5.56; SCA: 2.53; GLU: 24.54; LDH: 546; CPK: 902; CKM: 76; CN: 5.5; KRE: 72; EGFR: >90; GFR: >90; TROI: 3324; (33-ig normális)
Ezt követően NSTEMI iránydiagnózissal intervenciós laboratóriumnak referálják a beteget és a következő medicatioban részesül még: 600mg clopidogrel, 300mg ASA, 5000NE Na-Heparin, O2 3l/min.
Leírás szerint:
„EKG-n egyértelmű ischémiás eltérések nem látszottak. A laborleleteiben emelkedett vércukorérték, troponin, CK, CK-MB szintek látszottak. A kontroll enzimek további szignifikáns emelkedést mutattak, ezért a beteget […] coronarographia végzése céljából áthelyezzük. Mivel a beteg feltehetőleg gyógyszereit nem szedte rendesen, így a fent leírt terápiát alkalmaztuk nála.”
A beteg 17:50-kor, a fájdalom kezdetét követően, több mint 11 és fél óra után érkezik meg az intervenciós centrumba.
Mi a teendő?
- Kontroll EKG készítése, ez alapján a klinikum újraértékelése
- Kontroll laboratóriumi vizsgálatok, echocardiographia végzése NSTEMI miatt
- Mielőbbi coronarographiás vizsgálat coronaria occlusios infarktus iránydiagnózisával
A centrumba való felvételkor végzett EKG-ról nincs leírás, görbe nem áll rendelkezésre. Laboratóriumi vizsgálatokat végeznek, amik emelkedett troponint, CK-t, CK-MB-t, LDH-t, normális húgysavszintet, emelkedett Se cholesterinszintet igazolnak. NSTEMI-t véleményezve a katéteres laborban végül 19:30-kor, a fájdalom kezdetét követő 13 és fél órával kezdődik coronarographiája mely kb egy óráig tart. Ez a CX új, kb 1cm hosszú elzáródását mutatta a korábbi stenttől proximalisan. A LAD-on, D1-en, RCA-n az 5 évvel azelőttihez képest progrediáló, de továbbra sem szignifikáns szűkületek látszottak. CX-PCI történt (BMS(!)). Echocardiographia során a lateralis fal kp. szegmentum, az inferolateralis fal basalis és középső szegmentumok akinesise, egyebekben diffúz bal kamrai hypokinesis, 44%-os maradék ejekciós frakció volt látható.
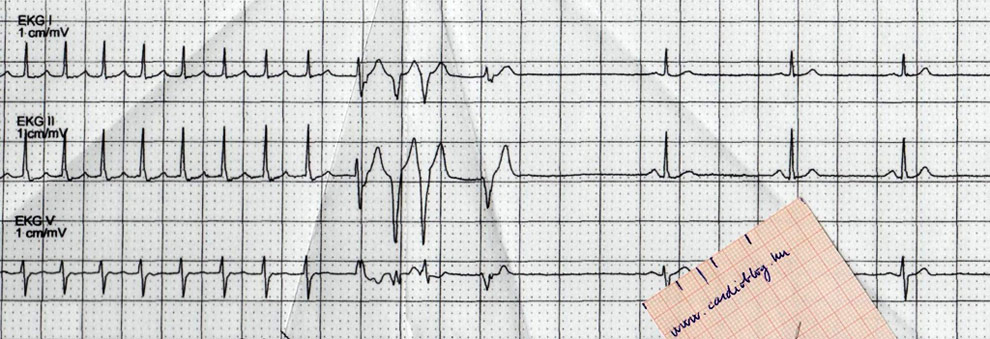
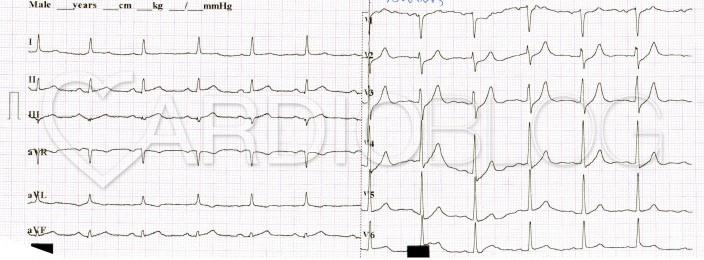
Két nap múlva további kezelésre a területi illetékesség szerinti kardiológiai profilú belgyógyászatra kerül át a beteg. A kontroll (lecsengő) troponin ekkor 28649 (!)(33-ig normális). Visszavételkor a felvételi EKG így néz ki:
Miért fontos ACS-ban gyakran EKG-t készíteni, egy CX occlusio története
Kezdjük a végén!
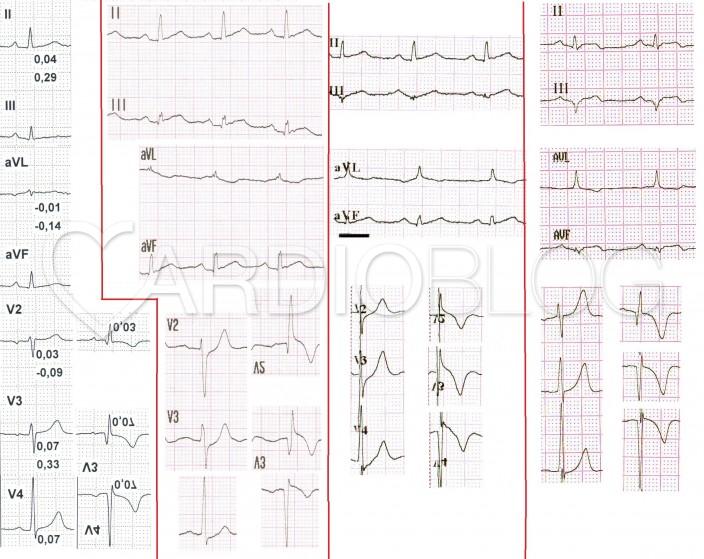
A beteg középszakaszi, új CX occlusiojának PCI-jét követően két nappal készített EKG-n egyértelmű ST-eleváció, negatívba forduló T-k láthatók II-III-aVF-ben és Q III-ban. AVF-ben is biztosan negatív kilengéssel indul a depolarizáció, mely a történet elején, a panaszmentes állapotban készített, pár évvel ezelőtti görbén még nem így volt. Hasonlítsuk össze ugyanezen a két EKG-n a V2-3-ban látható R-hullám és T-hullám amplitúdókat is! Figyeljük meg, hogy a beteg panaszmentes állapotában készített EKG-ján sokkal kisebbek V2-3-ban az R-hullámok és a T-hullámok is. Valójában ezek az eltérések egy hátsó fali necrosis patológiás Q-hullámai és „T-inverziójának” tükörképei.
Az könnyebb összehasonlítás kedvéért kiollóztam a jelen történetben leginkább releváns inferior, aVL és V2-4 elvezetéseket, illetve utóbbiak tükörképeit:
Az eset jól szemlélteti, hogy az alapellátótól kezdve a sürgősségi osztályon dolgozókon keresztül a specialistáig mindenki tudott volna olyan döntést hozni, ami azt eredményezte volna, hogy az elzárt CX hamarabb megnyíljon és a beteg kevesebb myocardiumot veszítsen.
Az akut coronaria szindróma ezen eseteiben a kulcs a megfelelő gyakorisággal elvégzett EKG-k készítése és azok a klinikummal együtt történő, megfelelő (újra)értékelése.
A Magyarországon jól megszervezett és jól működő 24 órás katéteres intervenciós hálózat képes az útmutatók szerint szakszerűen ellátni a coronaria elzáródás eredményezte szívinfarktusos betegeket (is). A cél, hogy ezeket a betegeket biztonsággal felismerjük és mielőbb a centrumokba juttassuk. Az elzárt ér mielőbbi megnyitása szívizmot ment. Arany óra (platina fél óra stb…).
A koszorúér elzáródás nem mindig eredményez nagy, vagy egyértelmű ST-elevációt. Ha abban bizonytalanok vagyunk, érdemes és szükséges is többször is EKG-t húzni, illetve kiegészítő elvezetéseket készíteni. Ez kiváltképp igaz a mostani eset kapcsán bemutatott nagy cardiovascularis rizikójú és típusos panaszsort elmondó betegekre.
A jelen bemutatott esetben az EKG-n coronaria elzáródásra, mégpedig CX occlusiora utalt
- az inferior elvezetésekben látható (Tomcsányi professzor úr által) „teknőcjel”-nek elnevezett hyperacut T-hullám, ami a QRS tövéből indul, szinte a QRS-ekbe beleolvadó hyperakut T-hullámok (meghaladják az R-hullám 50%-át)
- tükörképjelként az aVL-ben T-inversio alakult ki, mely gyakran az inferior STEMI első jele
- V2-3-ban látható (reciprok) ST-depresszió és fokozatosan megnövő R-hullámok és T-hullámok
Bizonyos esetekben nem fogunk hatalmas ST elevációkat látni coronaria occlusio esetén sem. De ha nem is adjuk meg magunknak az esélyt, hogy az ST-elevációt észleljük, mert csak a „túl korán” készített EKG-t értékeljük (rosszul) vagy mert nem készítünk kiegészítő elvezetések (dorzális elvezetések) segítségével EKG-t, akkor annak a beteg látja kárát. A két nappal az intervenció után készített EKG-n egyértelmű (visszafejlődő ?) ST-eleváció látható, úgyhogy feltételezhető, hogy előtte is volt már a betegnek. Mindazonáltal a mentőtől az intervenciós laborig végig NSTEMI-ként futott, illetve az volt a vélemény, hogy az „EKG-n egyértelmű ischémiás eltérések nem látszottak”.