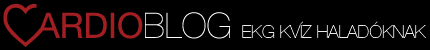Milyen ritmuszavar látható a feladvány első görbéjén a második ismeretében?
 Megoldásokat 2012.12.29-én éjfélig küldhettek az ekg.megfejtes@cardioblog.hu email címre! Az újonnan csatlakozók írják meg, milyen álnéven szeretnének részt venni a versenyjátékban!
Megoldásokat 2012.12.29-én éjfélig küldhettek az ekg.megfejtes@cardioblog.hu email címre! Az újonnan csatlakozók írják meg, milyen álnéven szeretnének részt venni a versenyjátékban!
Orthodrom AVRT "E" típusú WPW szidrómában (JTSZB+BPH szerű képet létrehozó bal anterolaterális köteg)
Sasszeműségünkre sokkal inkább az első görbénél volt szükségünk, ahol is jó lett volna P-t találni. Ez technikai okok (műtermék) miatt szinte lehetetlen volt. Utólag, a második görbe ismeretében már elővehettük a fantáziánkat és azokban az elvezetésekben, ahol a zajtól egyáltalán látszik az alapvonal, illetve ahol kicsi a T vadászhattunk a P-kre. Az élet azonban legtöbbször nem úgy hozza be a rendelőbe, vagy a mentőautó EKG-jához a palpitatios paroxismusokkal küzdőket, hogy a farzsebükben lapul egy összehasonlításra alkalmas nyugalmi EKG. Nézzük Vhamoss megfejtését, mire kell gondolnunk, ha egy reguláris, keskeny QRS tachycardiával hoz bennünket össze a sors!
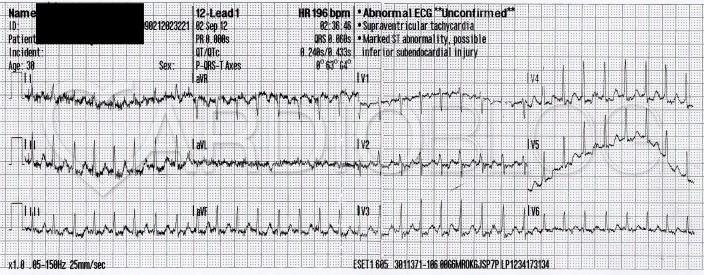
Keskeny QRS, reguláris tachycardia relatíve magas kamra fr-val. Az alapvonal igen zajos, így a problémát az egyértelmű retro-p megjelölése okozza. Összehasonlítva a második, normál sinusos EKG-val talán a V4-6-ban a T hullámok előtti kis negatív hullámok a retro p-k, de a kis s hullámok is gyanúsak III, aVF-ben.
Számomra inkább a ritmuszavar fr-ja jelenti a támpontot. AFL [pitvari fluttern- a szerk.] nem lehet, AT-nek [pitvari tachycardia- a szerk.] gyors. Így AVNRT és orthodrom AVRT jön szóba. Amennyiben a long RP' verziót fogadjuk el, úgy az AVRT valószínűbb. Segíthetne még a beteg életkora is, idősebb betegnél inkább AVNRT-re számítanék. No meg a megszűnésről készült EKG szakasz... :)
A ritmuszavar megszűnéséről ugyan nem készült regisztrátum, de a nyugalmi (második) EKG-n láthatók olyan eltérések, amik segítenek a differenciálásban. Olvassunk bele Danyell megfejtésébe!
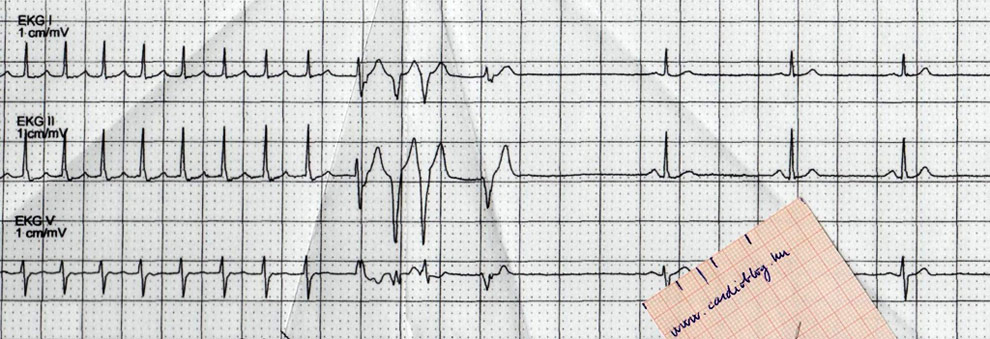
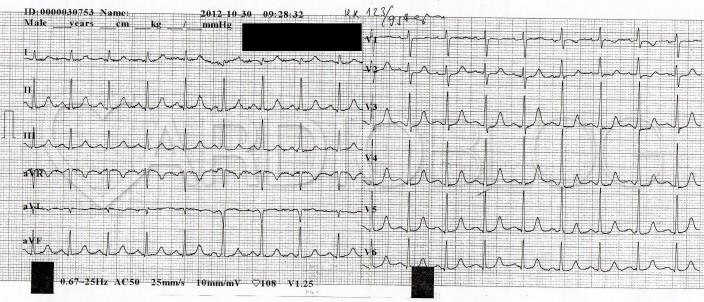
A masodik ekg-n velemenyem szerint [...] lathatok a delta hullamok a hatodik utestol. Az elso ekgn orthodrom AVRT lathato (keskeny QRS tachycardia) [...]
Tehát a feladványunk reguláris, keskeny QRS tachycardiája a nyugalmi EKG 6.,7.,8. ütésénél látható delta hullámok alapján igen nagy valószínűséggel egy orthodrom AVRT.
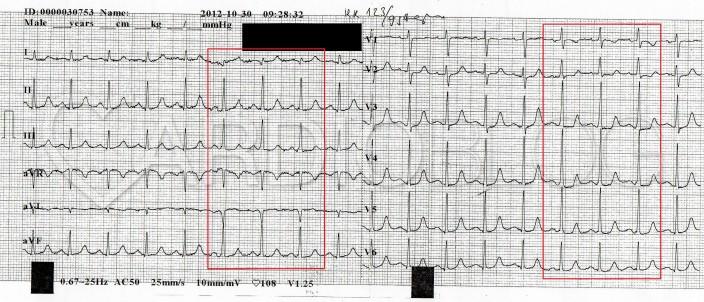
Ne tévesszük össze az AVNRT-vel, ami az atrioventricularis nodalis reentry tachycardia (korábban itt találkozhattunk vele, illetve megszűnéséről a fejlécképben is látható görbe)!
Az AVRT (atrioventricularis reentry tachycardia) alapja egy szigetelési hiba az anulus fibrosuson, ami lehetővé teszi, hogy a pitvarok és kamrák az AV csomón kívül is kommunikáljanak ingerületterjedés szempontjából. Az egérút (amit ne egy preformált, a szív rostos vázán átnövő-, kinövő izomrostnak képzeljünk el) vezetési tulajdonságai (irány és sebesség) különbözőek lehetnek. Van olyan, ami csak lefele, van olyan, ami kizárólag felfelé tud vezetni (létrehozva akár a permanens junkcionális reciprok tachycardia képét, amiről korábban itt olvashattatok részletesen) és létezik olyan, ami mindkét irányban képes vezetni. Az AVRT reentryjének, körbeforgásának felfelé illetve lefelé vezető szárát a járulékos köteg valamint a hagyományos ingerületvezető, AV csomó-His-Purkinje rendszer (ritkán előfordulhat, hogy mindkét szárat accessorikus köteg) adja a pitvarok és a kamrák adott sorrendű depolarizálásával. Attól függően, hogy mikor merre halad az ingerület beszélünk orthodrom ill. antidrom formáról.
Orthodrom AVRT esetén a pitvarokról az ingerület a hagyományos ingerületvezető rendszeren fut le a kamrákra, ezért a QRS (ha nincs szárblokk) keskeny marad. Amikor elér a hullámfront arra a területre, ahol a szigetelési hiba van a kamra és a pitvar között, ott visszavezetve ismét ingerületbe kerül a pitvar, ezzel a kör bezárul. Érthető, hogy az ingerület körforgása nagyobb utat jár be, ezáltal általában hosszabb a ciklusa, mint ahogy az AVNRT-ben megszokott. Ugyanezen oknál fogva kerül távolabb a QRS-től a retrográd P is, így jobban látható (míg típusos AVNRT-ben -ha nem takarja el teljesen a QRS- a P a QRS után 70ms-on belül szokott lenni és nehéz észrevenni). A retrográd P alakja AVRT-ben változatos lehet. Értelemszerűen attól függ, milyen lokalizációjú a járulékos köteg. Ennek meghatározásához -már ha egyáltalán látható- a nyugalmi EKG delta hullámának vektorait kell tanulmányoznunk. Jelen esetben a csak intermittálóan megjelenő delta hullámunk I-aVL-ben negatív, III-ban pozitív volt és V2-ben az R>S. Ez azt jelenti, hogy a delta hullám által reprezentált preexcitált izomtömegben az ingerület balról jobbra haladt, tehát ez egy bal oldali, lateralis-anterolateralis köteg. Az orthodrom AVRT alatt a retrográd P-k értelemszerűen a bal oldali elvezetésekben lesznek negatívak. Jelenleg, sajnos a regisztrátum I-s és aVL elvezetése lényegében értékelhetetlen a zaj miatt, de ahogy Vhamoss is észrevette V4-6-ban a T hullámok előtti kis negatív P hullámok láthatók. Ha diszkrepanciát találunk a nyugalmi EKG delta hullámainak és a roham alatti retrográd P-k polaritása között, akkor gondoljunk arra, hogy több járulékos köteg van jelen egyszerre!
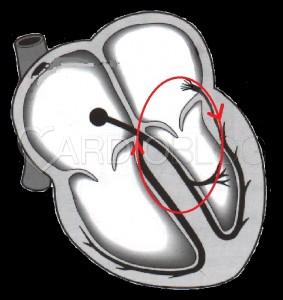 Antidrom AVRT esetén a körforgás iránya ellentétes. A lefelé vezető szár az accessorikus köteg, amin keresztül a pitvarokról az ingerület a kamrák basalis, Purkinje rostoktól mentes területére jut és innen terjed szét a kamrák maradék részére. Értelemszerűen ilyenkor a QRS egészen széles, teljesen preexcitált. Az AV-csomón a pitvarokra visszavezetődő retrográd P-k rendszerint nem láthatók rendesen. Ezt a széles QRS tachycardiát nagyon nehéz elkülöníteni kamrai tachycardiától (korábban erre példát itt láthattunk). Morphologiai jelek alapján eddig egyik kamrai tachycardia algoritmusnak sem sikerült megbízhatóan. Logikusan, ha pitvar kamrai disszociáció felfedezhető, akkor pitvar-kamrai reentryről nem lehet szó, csakis VT-ról.
Antidrom AVRT esetén a körforgás iránya ellentétes. A lefelé vezető szár az accessorikus köteg, amin keresztül a pitvarokról az ingerület a kamrák basalis, Purkinje rostoktól mentes területére jut és innen terjed szét a kamrák maradék részére. Értelemszerűen ilyenkor a QRS egészen széles, teljesen preexcitált. Az AV-csomón a pitvarokra visszavezetődő retrográd P-k rendszerint nem láthatók rendesen. Ezt a széles QRS tachycardiát nagyon nehéz elkülöníteni kamrai tachycardiától (korábban erre példát itt láthattunk). Morphologiai jelek alapján eddig egyik kamrai tachycardia algoritmusnak sem sikerült megbízhatóan. Logikusan, ha pitvar kamrai disszociáció felfedezhető, akkor pitvar-kamrai reentryről nem lehet szó, csakis VT-ról.
Ezzel az utóbbi gondolattal elérkeztünk ahhoz a kérdéshez, hogy mennyi mindent tud utánozni a WPW. Például az antidrom AVRT VT-t. Vegyük szemügyre a rejtvény második EKG-jának preexcitált QRS-eit! Az extrém jobb tengelyállás, a mellkasi elvezetésekben jobbra tolt mellkasi átmenet illetve a repolarizációs zavarok okán gondolhatnánk jobb kamrai terhelésre is. Az I-aVL-ben látható negatív delta hullámok pathológiás Q-t, ezáltal laterális infarktust mímelnek. Echocardiographia ilyenkor azonban nem lát falmozgászavart. Amennyiben annak ellenjavallata nincs, végezhetünk ergometriát. Ha frekvencia emelkedésével eltűnik a Q hullám, akkor azt nem korábbi szívinfarktus, hanem anterográd csak lassan vezető járulékos közeg okozta preexcitáció hozta létre. Mit tud még utánozni? Ahogy Szívecske megfejtésében írta:
A V3-4-5-ben magas R-hullámot látunk, amely átmeneti jelenség lehet akut coronária eseményben, ha nem hypertonia az alapbetegség.
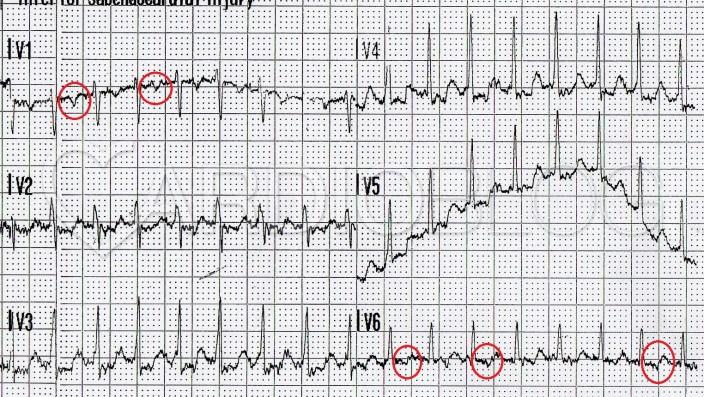
Mint ahogy akut coronaria eseményben az ischaemia miatt kiesnek bizonyos területek, úgy preexcitációban is megváltozik a normál ingerületterjedés útja. Ez vezethet ahhoz, hogy megnövekszik a QRS amplitúdója. Normál esetben ugyanis az egymással szemben lévő szívizom területek (pl. septum-laterális fal) által generált elektromos mennyiségek gyengítik, akár kioltják egymást. Ha a "szemben lévő " terület kiesik pl. infarktus, avagy az ellentétes irányból depolarizálódik pl. preexcitáció, vagy szárblokk során, úgy előfordulhat, hogy az eredő vektor, a QRS amplitúdója nagyobb lesz. A nagyobb QRS amplitúdó pedig hypertrophiát mímelhet. Ne feledkezzünk meg a WPW-ben rendszerint megfigyelhető repolarizációs zavarokról sem! Ugyanúgy, mint szárblokkban, minél nagyobb a nem hagyományos ingerületvezető rendszeren keresztül aktiválódó szívizom mennyisége, minél szélesebb a QRS, annál nagyobb lesz a szekunder repolarizációs eltérés is. BTSZB-t utánzó B-típusú WPW-vel korábban itt találkozhattunk.
WPW szindrómáról akkor beszélünk, ha a nyugalmi EKG-n látható klasszikus jelek (rövid PQ, ami a QRS-t előrefelé kiszélesítő delta hullámból adódik, szekunder ST-, T eltérések) mellett PSVT okozta palpitatios paroxismusok is jelentkeznek. Ezek kellemetlenek lehetnek, de struktúrális szívbetegség hiányában általában veszélytelenek. A kóros pitvar-kamrai összeköttetés akkor lehet életveszélyes, ha az lefelé (a pitvarokról a kamrákra) gyorsan képes vezetni, és pitvarfibrilláció jelentkezik. Ezt hívjuk FBI tachycardiának (melyről részletesen korábban itt olvashattunk).