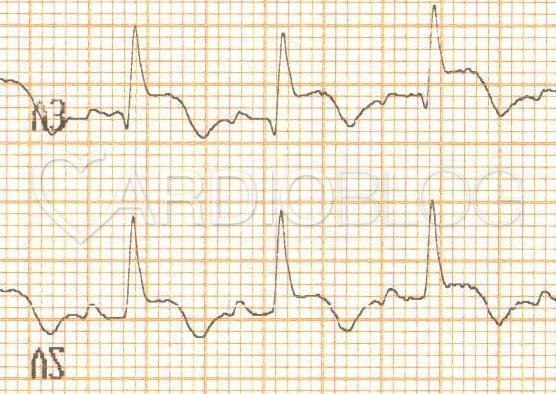
Az EKG készítésének idejében vajon hol láthat az echocardiographia falmozgászavart?
- Inferior
- Inferior és septalis
- Inferior, septalis, anterior
- Inferior, septalis, anterior és posterior
- Egyik régióban sem
Posterior STEMI
A napokban a következő levelet kapta a Cardioblog:
"elnézést a zavarásért, de szétnéztem az önök blogjában és lehet, hogy fent van csak nem találtam, de angina pectoris EKG képe összehasonlítva egy hátsó fali szívinfarktussal nincs fent véletlenül? Érdekelne a kettő közti különbség. válaszukat előre is köszönöm!"
Erről eszembe jutott a feladványban szereplő eset.
Patológiásként tekintünk a Q-hullámra, ha
- V1-3-ban látható,
- ha 0,2mV-nál mélyebb, vagy nagyobb, mint a QRS 1/4-e
- ha 40ms széles
((Mivel az unipoláris elvezetésekben egy hullám abszolút nagyságát, amplitúdóját az eletródától való távolsága is befolyásolja, talán szerencsésebb a többi hullám nagyságához való hasonlítás.))
Izoláltan a III-as vagy az aVR elvezetésekben normálisan is előfordulhat, de egyéb esetekben kórjelző. Ilyenkor a differenciáldiagnosztikában fel kell merüljön, hogy a patológiás Q-hullám valójában egy preexcitációs delta-hullám, esetleg megvastagodott septumot jelez, elektródacsere vagy situs inversus lehetősége is felmerülhet, de a leggyakrabban lezajlott szívinfarktusra utal.
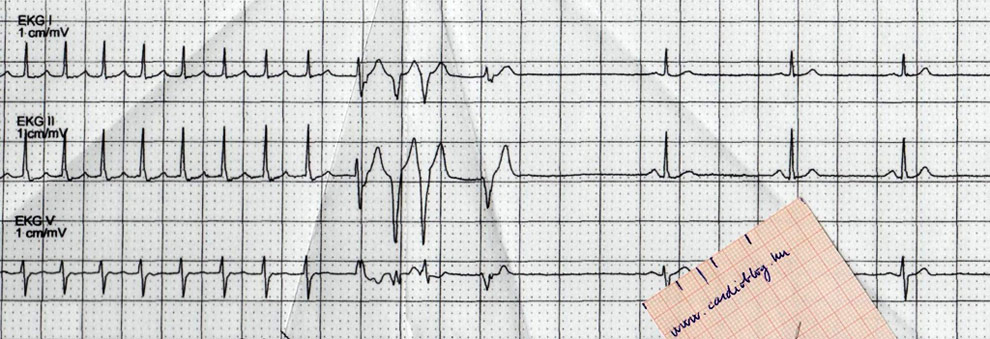
A feladványban III-aVF-ben és a V1-2-ben látható patológiás Q-hullámok korábban lezajlott inferior illetve septalis necrosis jelei.
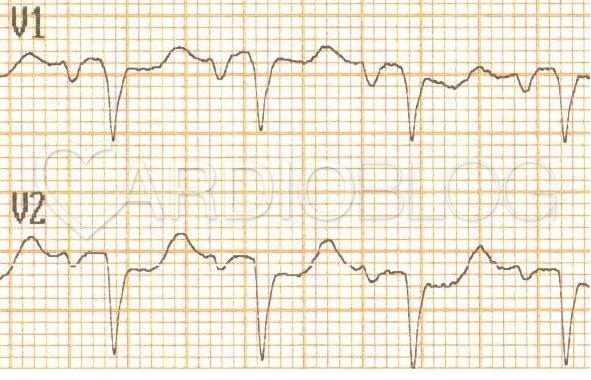 Így tulajdonképpen egyszerűsíthető a feladvány kérdése úgy, hogy vajon az ST-depressziók aktuálisan anterior ischaemiát és/vagy egy posterior STEMI-t jeleznek számunkra.
Így tulajdonképpen egyszerűsíthető a feladvány kérdése úgy, hogy vajon az ST-depressziók aktuálisan anterior ischaemiát és/vagy egy posterior STEMI-t jeleznek számunkra.
Mivel az ST segmentum deviációja is egy vektor, ami az egyik irányból pozitív kilengésnek látszik, az az ellentétes oldalról negatív kilengésnek mutatkozik.
Általánosságban elmondható, hogy akár pl súlyos anaemia, thyreotoxicosis vagy egyéb okú tachycardia (pl sepsis) stb miatti vér, oxigén igény/kínálat közti diszkrepancia vagy valódi koszorúér szűkület mellett fellépő (subendocardialis) ischaemia legtöbbször az inferior és V4-6 elvezetésekben hoz létre maximális ST-depressziót. Fontos tudni, hogy ilyenkor az EKG-jelek alapján nem lehet arról nyilatkozni, hogy melyik koszorúér érintett. Azonban, ha az ST-depresszió V1-3-ban látható (a maximális ST-depressio V3-ban van), az ST-depresszió horizontális vagy descendáló és mindezt egy markáns, pozitív T-hullám követi, akkor mindaddig posterior STEMI-nek, azaz CX vagy RCA elzáródásnak kell tartanunk, amíg az ellenkezője be nem bizonyosodik. A hagyományos 12-elvezetéses EKG-n a hátsó fali STEMI tükörképjelenségeit láthatjuk csak: idővel kialakulnak a posterior STEMI patológiás Q-hullámai is, amik a V1-3-ban az iniciális R-hullámok amplitúdó-növekedésében nyilvánulnak meg.
Könnyebb dolgunk van, ha rendelkezésre állnak korábbi EKG-k az összehasonlításra. De a betegek jelentős része nem a korábbi EKG-jával a zsebében kap infarktust. Így, ha közelebb akarunk jutni a posterior STEMI diagnózisához, akkor használhatunk kiegészítő elvezetéseket. A paravertebralis és V7-9 elvezetésekről nagyon fontos tudni, hogy valódi posterior infarktust eredményező coronaria occlusioban is adhatnak fals negatív eredményt, azaz, nem biztos, hogy látható lesz az ST-eleváció. Ezen kívül a felhelyezésük sem mindig egyszerű a panaszos, fulladó betegre.
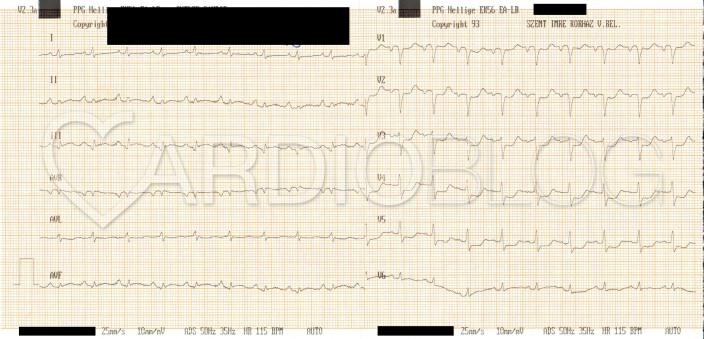
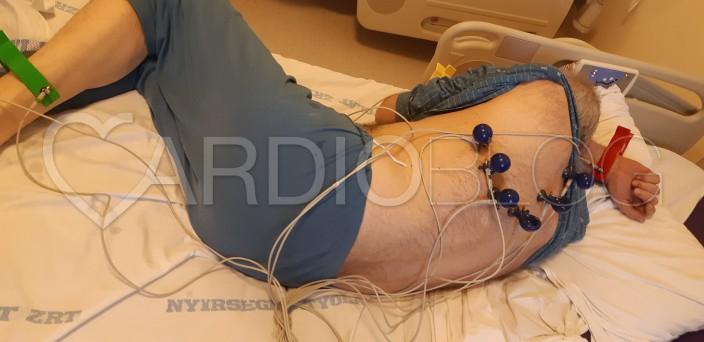
Íme a jelen feladványban szereplő betegre felhelyezett paravertebralis és V7-9 kiegészítő elvezetések:
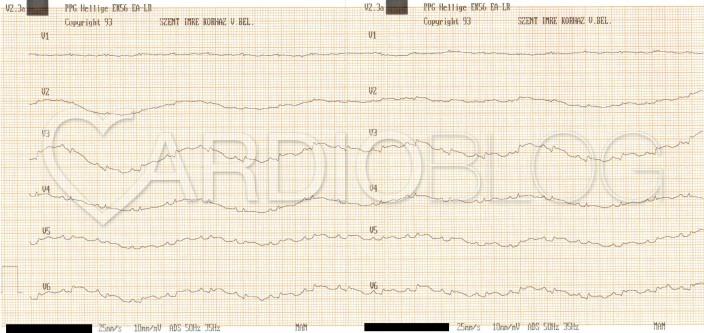
Íme pedig a róluk elvezetett EKG (V1-3: paravertebralis elvezetések; V4-6=V7-9). Figyeljük meg az egyértelmű ST-elevációt!
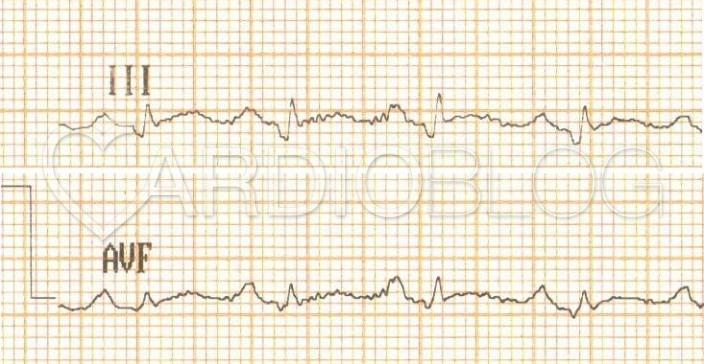
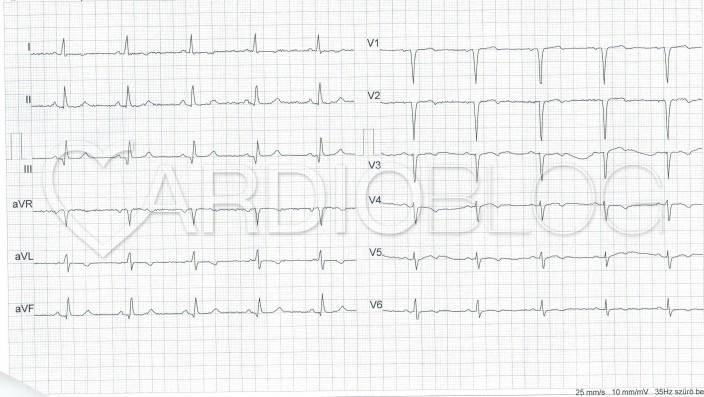
Ez a beteg korábbi EKG-ja inferior és septalis patológiás Q-kal, anterior R-redukcióval és negatív T-kel:
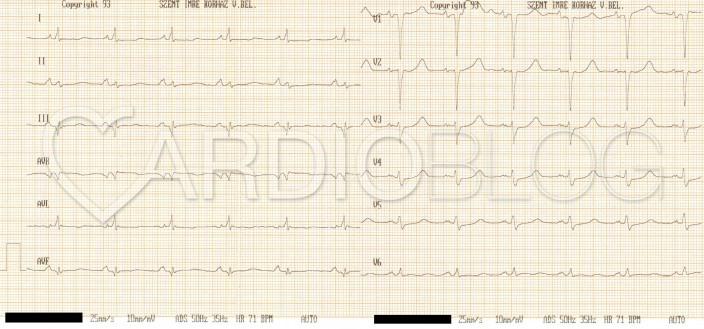
Ez pedig a friss, posterior STEMI "kihűlése", lezajlása után kialakult kép:
Figyeljük meg, hogy a low voltage tendencia abból adódik, hogy a beteg már elveszítette a kamrai myocardium-tömegének jelentős részét! A P-hullámok normális méretűek maradtak, sőt mindkét pitvari terhelés jelei látszanak.
Érdemes egy pillanatra visszatérni a feladványban szereplő EKG-hoz és elemezni a frekvenciát, ami azért gyors, mert a beteg (cardiogen) preshock állapotában volt. A coronaria occlusio eredményezte szívinfraktusban általában nem jellemző a tachycardia, csak ha olyan mértékű szívizomkárososdás van, hogy az már shockot eredményez.
És végül: íme az EKG kép, ha a feje tetejére állítva a fonákja felől vizsgáljuk:
Irodalom:
- Perloff J. The recognition of strictly posterior myocardial infarction by conventional scalar electrocardiography. Circulation 1964;30: 706-18.
- van Gorselen EO, Verheugt FW, Meursing BT, Oude Ophius AJ. Posterior myocardial infarction: the dark side of the moon. Neth Heart J. 2007 Jan;15(1):16–21
- Agarwal JB, Khaw K, Aurignac F, LoCurto A. Importance of posterior chest leads in patients with suspected myocardial infarction, but nondiagnostic, routine 12-lead electrocardiogram. Am J Cardiol. 1999 Feb 1;83(3):323–6.
- Schmitt C, Lehmann G, Schmieder S, et al. Diagnosis of acute myocardial infarction in angiographically documented occluded infarct vessel: limitations of ST-segment elevation in standard and extended ECG leads. Chest 2001;120:1540-6.