A következő bejegyzést dr Bógyi Pétertől kaptuk a Honvédkórházból.
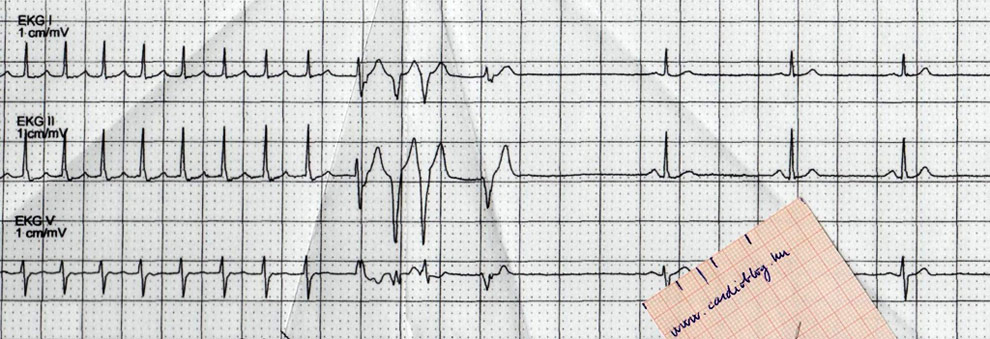
A 60 éves, hipertóniás, gutaütésen átesett, perzisztensen pitvarfibrilláló beteget tüneteket okozó bradyaritmia absoluta miatt referálták pacemaker beültetésre. Ritmuskontroll tervével, kétüregű pacemaker implantációja történt. A betegről az alábbi, 12 elvezetéses EKG regisztrátum készült közvetlenül posztoperatívan.
Mi a legvalószínűbb magyarázat?
- kamrai alulérzékelés és funkcionális non-capture
- artefaktum és megfelelő pacemaker működés
- elektróda makrodiszlokáció
- pitvari alulérzékelés
Ingerületvezető rendszeri ingerlés kamrai alulérzékeléssel
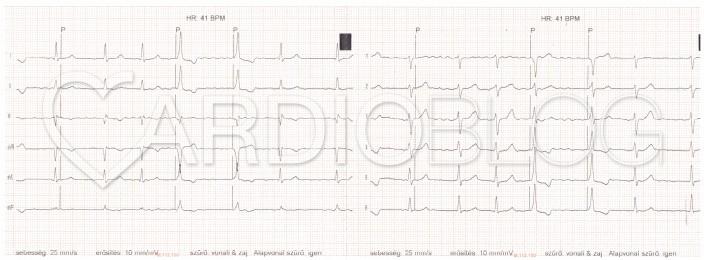
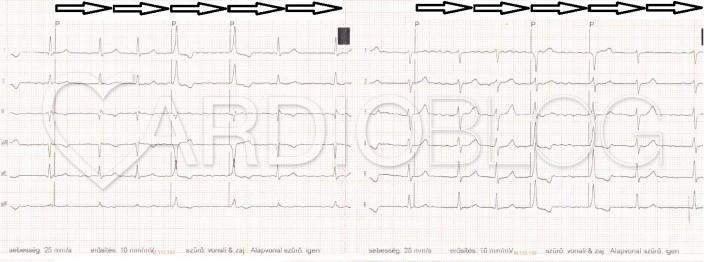
A helyes megfejtéshez érdemes ütésről ütésre végignézni a regisztrátumot. Az első, ami fel kell, hogy tűnjön, hogy a legelső QRS után, az ST szakasz elején, pacemaker ingerlést jelző EKG markert látunk a regisztrátumon. Két natív, keskeny QRS ütést követően, szintén ingerlést jelző marker látható, melyet a sajáttól eltérő morfológiájú QRS követ, majd még egy ugyanilyen ütés, végül két natív, keskeny QRS következik. A natív QRS-ek ciklushossza nem azonos és P-hullámokat sem látunk. Minthogy adott két, egymást követő, egyértelműen effektív ingerlést mutató QRS, meghatározhatjuk a pacemaker alapfrekvenciáját, mely nagyjából 60/percnek adódik. Az első ingerelt ütés előtt található spontán ütés 640 ms-mal korábbi, jó okunk van tehát feltételezni, hogy ezt az ütést a pacemaker nem érzékelte. Ha felmérjük az ingerelt ütésektől előre és hátra, a nagyjából 1000ms-os intervallumokat, azt láthatjuk, hogy azok az összes alkalommal a spontán QRS-eket követő ST-T szakaszokra, tehát funkcionálisan refrakter szakra esnek. Ha tüzetesen megvizsgáljuk ezen szakaszokat, igen piciny megtöretések is sejthetőek az ST-szakaszokon illetve a T-hullámokon.
A látott jelenség egyetlen lehetséges magyarázata, hogy a pacemaker "nem látja" a spontán ütéseket, és a beállított alapfrekvenciának megfelelően mindig leadja a programozott energiájú ingerlést, mely viszont csak két alkalommal eredményezi a szív ingerületbe kerülését; amikor kellő idő telt el az előző depolarizáció óta és a szívizom már nincs refrakter állapotban.
De miért nem látunk minden ingerlés esetében pacemaker spike-ot? Ugyanis az EKG készülékek által használt jelfeldolgozás, különösen a zajszűrők frekvenciája jelentősen csökkentheti az adekvátan érzékelt pacemaker ingerlések gyakoriságát. (1,2) Az elektródadiszlokáció lehetőségét az zárja ki, hogy az ingerelt ütések non-szelektívjobb Tawara-szár ingerlés képét mutatják. A jobb Tawara-szár ingerlés legtöbbször, ahogyan ebben az esetben is, disztális His-köteg ingerlési célzattal valósult meg, az elektróda ezen pozícióba történő makrodiszlokációja tökéletesen valószínűtlen. (3)A regisztrátum egyszerre példázza az ingerületvezető rendszer ingerlés előnyét és potenciális hátrányát is; az ingerelt QRS keskeny, ugyanakkor az elektródán érzékelhetőjelnagyság gyakran alacsony. (4)
[A szerkesztő megjegyzései:
Korábban ebben a feladványban olvashattunk hasonló jelenségről, az ingerületvezető rendszer ingerlés előnyeiről és hátrányairól a Cardioblogon.
Érdemes észrevenni, hogy az elektrokardiográf automata frekvenciaelemzője jelenleg is eltéveszti a valós szívfrekvenciáját. Korábban a frekvencia duplán számolásának felismerésének fontosságáról pl. ebben a feladványban olvashattunk. A valós frekvencia alulszámolása pedig többek között nagy pericardialis fluidum esetén megfigyelhető swinging heart esetén következhet be, mint pl. ebben a korábbi feladványban, ahol is az alternáló QRS-ek miatt felének számolta a frekvenciát a gép .]
Irodalom:
- Sun J, Lu QF, Zhao Y, Zhang PP, Wang J, Wang QS, Liu XH, Li YG. A low-pass filter of300 Hz improved the detection of pacemaker spike on remote and bedside electrocardiogram.Chin Med J (Engl). 2019 Mar 5;132(5):534-541. doi: 10.1097/CM9.0000000000000110.PMID: 30807352; PMCID: PMC6416004.
- Tomcsányi J, Bezzeg P, Bózsik B. Pacemaker spike alternans. J Electrocardiol. 2011 Mar-Apr;44(2):221. doi: 10.1016/j.jelectrocard.2010.08.011. PMID: 21462420.
- Jastrzębski M, Kiełbasa G, Moskal P, Bednarek A, Rajzer M, Curila K, Burri H,Vijayaraman P. Right bundle branch pacing: Criteria, characteristics, and outcomes. HeartRhythm. 2023 Apr;20(4):492-500. doi: 10.1016/j.hrthm.2023.01.017. Epub 2023 Jan 23.PMID: 36702391.
- Burri H, Jastrzebski M, Cano Ó, Čurila K, de Pooter J, Huang W, Israel C, Joza J, RomeroJ, Vernooy K, Vijayaraman P, Whinnett Z, Zanon F. EHRA clinical consensus statement onconduction system pacing implantation: endorsed by the Asia Pacific Heart Rhythm Society(APHRS), Canadian Heart Rhythm Society (CHRS), and Latin American Heart RhythmSociety (LAHRS). Europace. 2023 Apr 15;25(4):1208-1236. doi: 10.1093/europace/euad043.PMID: 37061848; PMCID: PMC10105878.