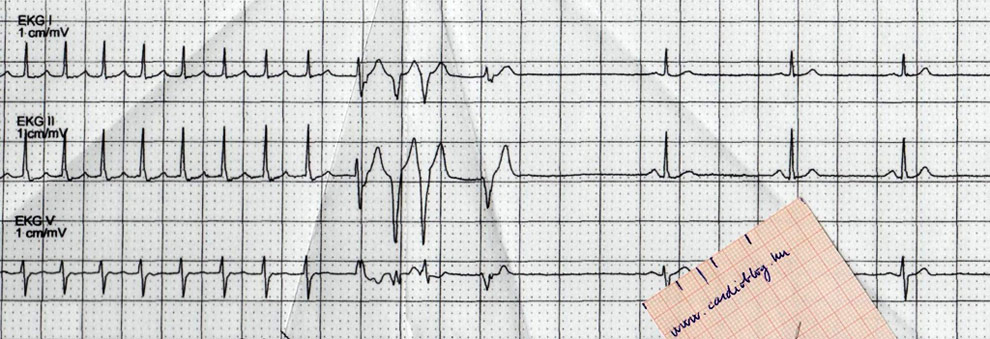
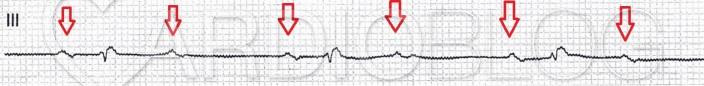
Az agg nőbeteg kórelőzményéből csupán kezdődő demencia emelhető ki. Az elmúlt héten enyhe zavartsága talán rosszabbá vált. Ezért került SBO-ra, ahol a következő látható az EKG-n:
Vérnyomása mérsékelten emelkedett. Körlevegőn jó oxigenizáció észlelhető. Laboratóriumi vizsgálati eredményekben érdemi eltérés nincsen.
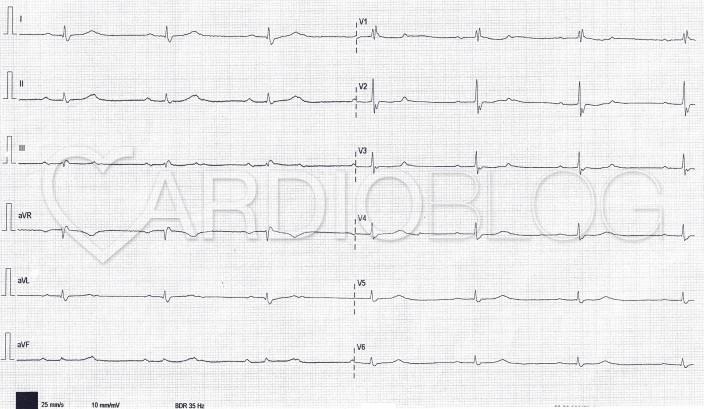
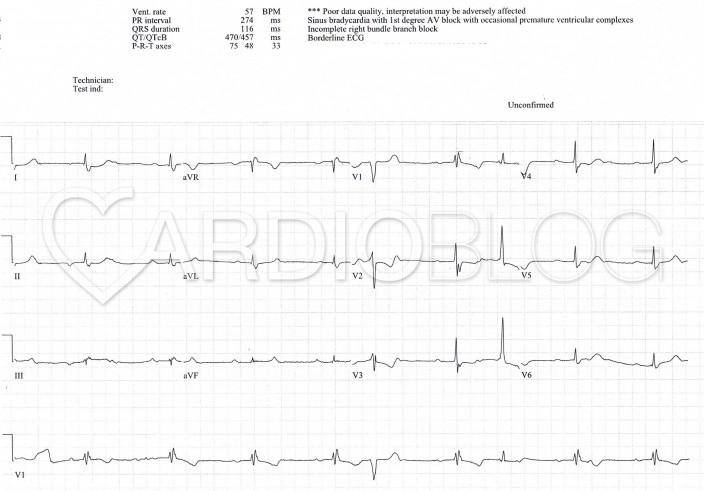
Íme a bekerülése előtt készített EKG-ja:
Mi látható az EKG-in és szükséges-e monitorozása?
- Sinus bradycardia
- Elsőfokú AV-blokk
- Másodfokú AV-blokk
- Harmadfokú AV-blokk
- Több válasz is helyes
2:1-es AV-blokk
A 2:1-es AV blokról számos bejegyzés született már a Cardioblogon. Ezekben rendre részleteztük, hogy milyen gyanújelek alapján lehet arra következtetni, hogy a blokk helye proximálisan van, és reális-e egy a keringés hatásos fenntartására megfelelő saját frekvenciával járó pótritmus belépése a blokk esetleges előremenetelekor, vagy inkább disztálisan van-e, amikor is kérdéses is, hogy belép-e pótritmus egyáltalán.
Durva egyszerűsítéssel megállapítható, hogy erős a gyanú, hogy egy 2:1-es AV blokk esetén proximálisan van a blokk, ha
- a 2:1-es blokk környezetében, időben közel készített EKG-kon Wenckebach periodicitás is megfigyelhető,
- a levezetett P hullámhoz tartozó PQ-távolság jelentősen megnyúlt (280mg <)
- és keskeny a QRS
Ezzel szemben arra gyanús, hogy disztális lokalizációjú (Tawara szárak szintjén van) a blokk, ha:
- ha a levezetett P-hez tartozó PQ-távolság nem hosszú
- és széles a QRS
Pár megállapítás a mostani feladvány görbéjével kapcsolatban:
A P-hullámok Bachmann nyaláb blokkal vezetődnek a pitvarokon belül. Minden második P-hullám a T-hullámokban rejtőzik, ami felületes szemlélődés esetén azt a benyomást keltheti, hogy egy sinus bradycardiát látunk megnyúlt PQ-val. A QRS nem éri el a szárblokk skatulyahatárának elfogadott 120 ms szélességet. A levezetett P-k 290 ms átvezetési idővel jutnak a kamrákra.
Mindezek alapján következtethetnénk arra, hogy a blokk proximálisan van és - maior tünet hiányában - a beteg nem feltétlenül igényel monitorozást az állandó pacemaker beültetéséig. Ha megnézzük azonban a QTc-t, akkor arra juthatunk, hogy az vészesen megnyúlt (QT eléri a 600 ms,t a QTc pedig meghaladja az 570 ms-t), ami -főként extrasystolék esetén vagy változó blokkarány, következményesen változó RR távolságok és QTc esetén - torsades de pointes kamrai tachycardiára hajlamosít. Ennek mechanizmusáról korábban ebben a korábbi feladványban olvashattunk.
Ha megnézzük a röviddel a bekerülése előtt készült EKG-ját, akkor egy érdekes jelenségre lehettünk figyelmesek. Két ciklus erejéig egy 3:2-es blokkarányú Wenckebach periodicitás látható, azonban fontos, hogy a ciklusok második levezetett P-hullámai nem inkomplett JTSZB-kal vezetődnek le, mint ahogy azt addig láthattuk, hanem először éppenhogy inkomplett BTSZB-kal, a második esetben pedig majdnem keskenyyé váló QRS-sel. Az alternáló szárblokk (korábban ebben a feladványban olvashattunk róla) magas kockázatot jelent és mindenképp monitorozást és ideiglenes-, reverzibilis tényező hiányában állandó pacemaker beültetést tesz szükségessé. Tudnunk kell, hogy Wenckebach periodicitás kialakulhat disztálisan a Tawara-szárakban is.
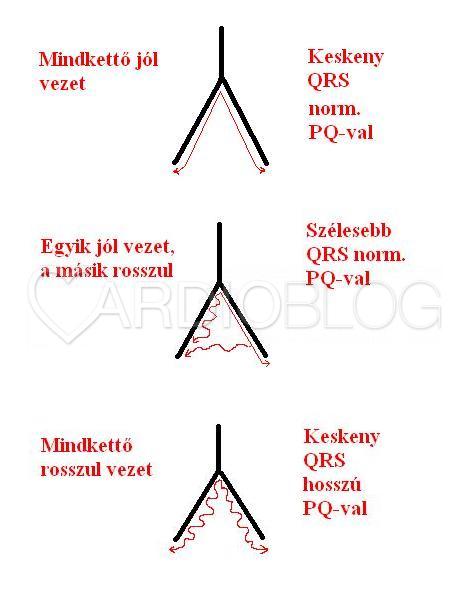
Az is szépen nyomonkövethető, hogy minél hosszabb a PQ, annál keskenyebb a QRS. Ebből az elsőre paradoxnak tűnő összefüggésből arra következtethetünk, hogy valóban mindkét szárban károsodott az ingerületvezetés. Időzzünk el egy kicsit ennek a magyarázatával! Hogyan jöhet létre a regisztrátumok legkeskenyebb QRS-e és miért ott a legrövidebb a PQ!
A könnyebb követhetőség céljából, egyszerűsítve, a trifascicularis rendszer helyett most csak egy két szárból álló modellt vizsgáljunk! Ha az egyik szár jól vezet és a másik gyengébben, akkor az az oldal, ahol jó az ingerületvezetés izomvezetéssel "besegít" a másik oldalnak abban, hogy ott is történjék aktiváció. A lassabb izomvezetés a QRS kiszélesedéséhez vezet. (A QRS szélessége azt reprezentálja, hogy mennyi idő telik el az első kamrai izomrost aktivációjától az utolsó aktivációjáig.) Abban az esetben azonban, amikor mindkettő szár rosszul vezet és a vezetésük "éppen ugyanannyira" rossz, akkor egyik oldal sem segít be a másiknak. Nem lesz izomvezetés. A QRS keskeny marad, azonban az az idő, ami eltelik az első pitvari izomrost aktivációjától az első kamrai izomrost aktivációjáig (ez a PQ-távolság) azonban látványosan megnyúlik.
Korábban például ebben a feladványban találkozhattunk hasonlóval. Mindezek alapján tehát - teoretikusan - az is elképzelhető lenne, hogy egy súlyos, mindkét (mindhárom) szárra kiterjedő ingerületvezetési zavar összesen egy jelentősen megnyúlt PQ-ban mutatkozik meg. Ezt így, tisztán sosem fogjuk látni. A QRS-ek szélessége és a PQ távolság "csúszkálni" fog.
Természetesen ez alapján az egy görbe alapján az sem lenne cáfolható, hogy nem alteráló szárblokkról és Wenckebach periodicitásról van szó, hanem éppen kamrai extrasystoliáról. Így vagy úgy, akár az alternáló szárblokk, akár a hosszú QTc mellett előforduló VES-ek esetén szoros monitorozás látszott szükségesnek az állandó pacemaker implantációjáig. A pacemakert a beteg meg is kapta, aminek hatására zavartsága jelentősen javult. (Retrospektíve a zavartság nem a demencia rapid előremenetének, hanem a károsodott agyi perfúzió következményének , így major tünetnek volt tartható.)
Irodalom:
- Simon A, Kiss LZ, Járai Z. A Bachmann-nyaláb blokkja. A pitvarfibrilláció nem közismert hajlamosító tényezőjéről egy esetbemutatás kapcsán. Magyar Belorvosi Archívum. 2018;71:34-7
- Mark E. Silverman ,Charles B. UpshawJr, and Helmut W. Lange; Woldemar Mobitz and His 1924 Classification of Second-Degree Atrioventricular Block. Circulation. 2004;110:1162–1167