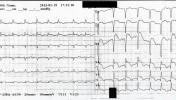
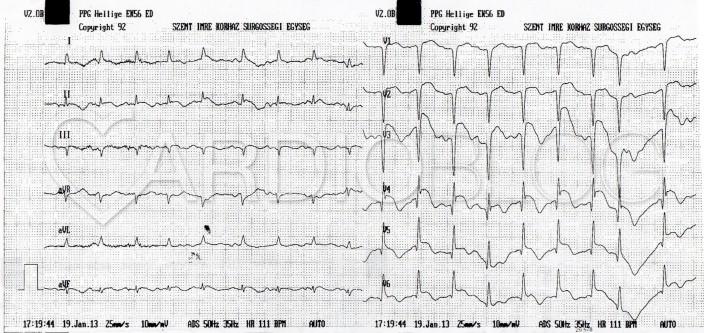
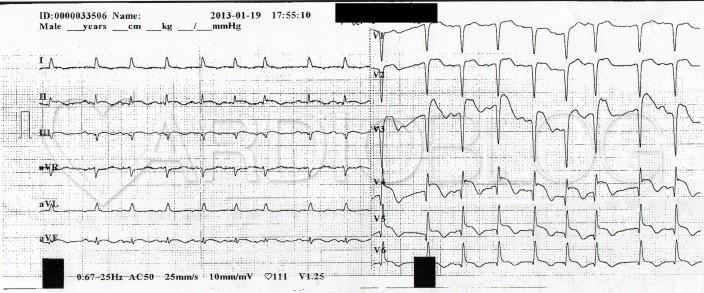
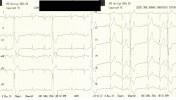
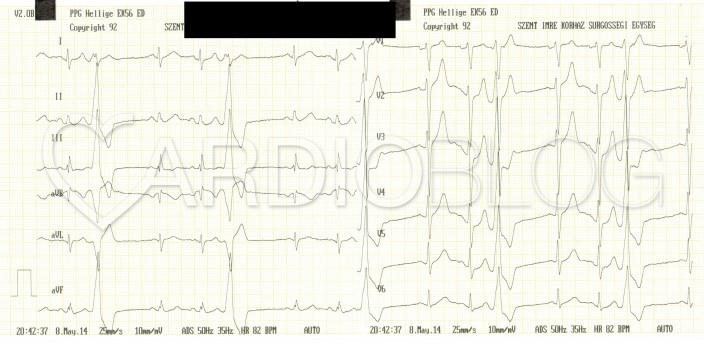
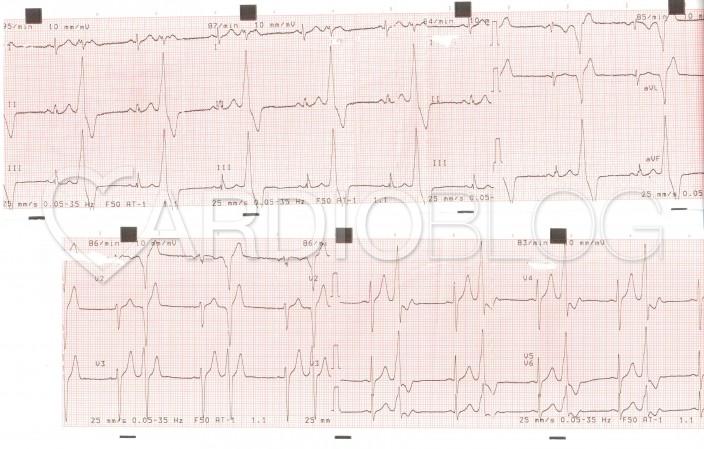
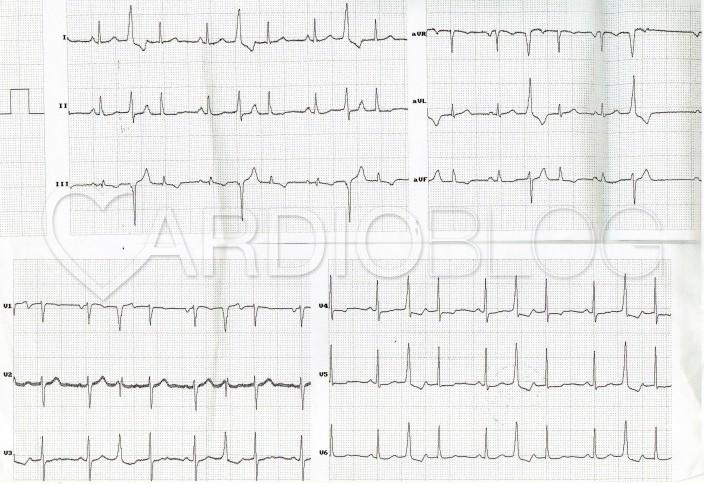
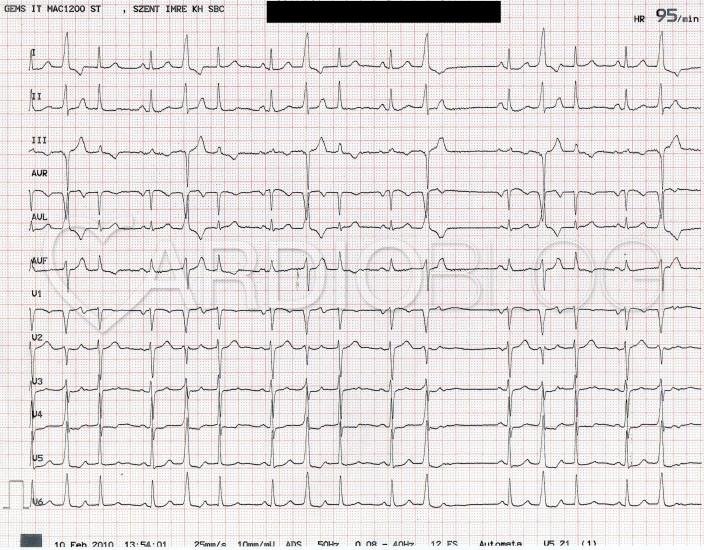
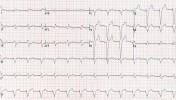
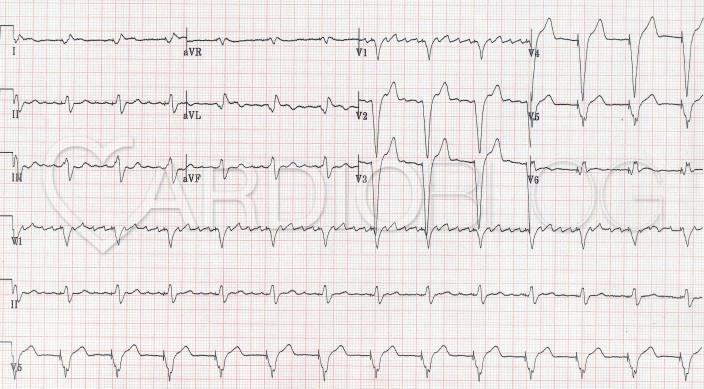
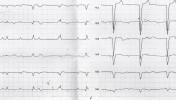
A 48 éves nőbeteget serdülő kora óta gondozzák Intézetünkben tricuspidális (!) prolapsus miatt, melyhez idő közben jelentős fokú tricuspidális insufficiencia is társult. Emellett ismert bifascicularis blokkja és intermittáló II. fokú AV-blokkja, rövid pitvarfibrillációs epizódokkal. Jelen felvételére sürgősséggel került sor tenziókiugrás (240/120 Hgmm) és 150/min kamrafrekvenciájú 1:1 átvezetésű pitvari tachycardia miatt. A beállított béta-blokkoló és propafenon kezelés hatására a blokk arány 2:1-re nőtt, majd 70/min sinus ritmusba konvertálódott (sajnos a fenti EKG-k nem állnak rendelkezésre, ezért a Szerző elnézést kér!).
1. ábra
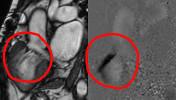
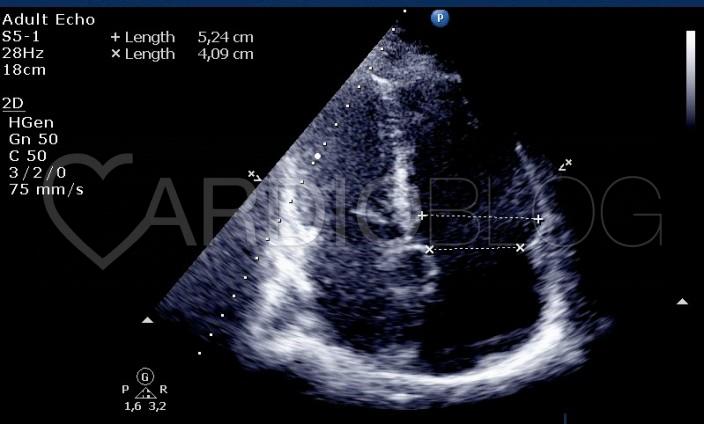
A beteg echocardiográfiás vizsgálatára már sinus ritmusban került sor, melynek kapcsán szűk bal kamrát (diasztolés átmérő: 38 mm) találtunk megtartott szisztolés funkcióval és verővolumennel (VTI: 15,6 cm, melyből a kalkulált verővolumen: 62,4 ml). A mitrális és az aorta billentyűk épek. Tág jobb kamrát láttunk (1. ábra: keresztátmérő: 52 mm, tricuspidális anulus átmérő: 41 mm), a bal kamrán enyhe diasztolés D-jellel (1. videó; a diasztolés D-jel jobb kamrai volumenterhelésre utal, míg a szisztolés D-jel nyomásterhelésre).
A tricuspidális billentyű eredése normális (2. videó; nem úgy, mint Ebstein anomális esetén, amikor a septális vitorla eredése a csúcs felé dislocalódott), de mind a septális, mind az anterior vitorla prolabál, anterior túlsúllyal (2. ábra, 3. videó), mely jelentős, két jetből álló (egy centrális és egy septum felé irányuló) regurgitációt okoz (4. videó).
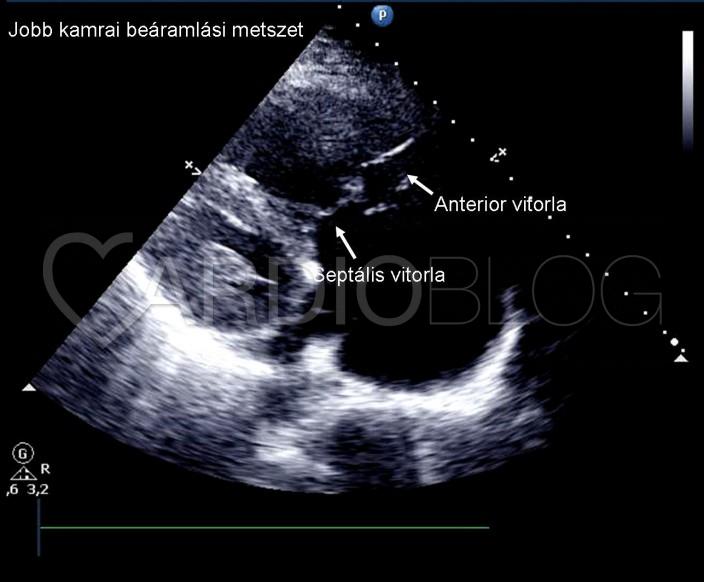
2. ábra
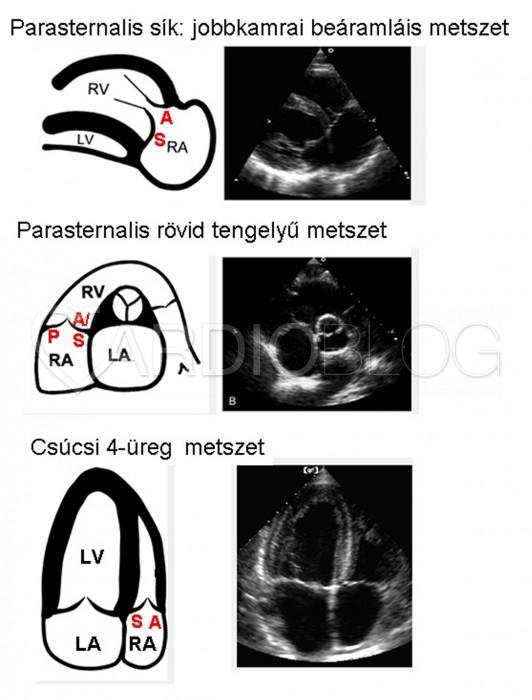
3. ábra
A tricuspidális billentyű három vitorláját (anterior, septális és posterior) különböző metszetekből vizsgálhatjuk (3. ábra):
- parasternális metszetből a jobb kamrai beáramlás felé döntve a transducert az anterior és a septális vitorla látható,
- parasternális magas keresztmetszetből vizsgálható a posterior vitorla, vele szemben, magasságtól függően az anterior vagy a septális vitorla látszik,
- csúcsi 4-üreg metszetből is az anterior és a septális vitorla látható.
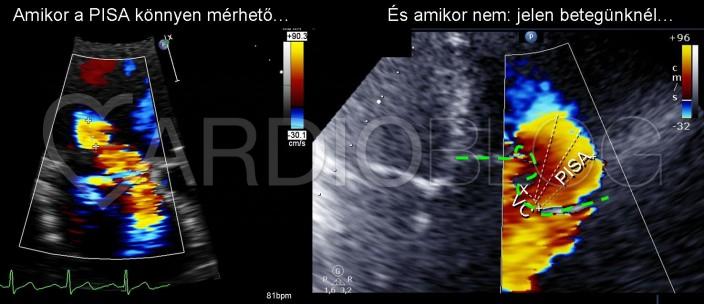
4. ábra PISA
A PISA módszer, mely ilyen esetekben nem a legideálisabb a TI kvantifikálására, ugyanis nehéz meghatározni, hogy honnan is mérjük a radiust, ugyanis nincs egy „egyenes” sík, ami fölött félgömb szerűen látható lenne a kamrai oldalon a konvergencia zóna (a „gomba”). Átlagolt mérések alapján 25 mm-nek adódott a PISA rádius 32 cm/s-os Aliasing sebességnél (4. ábra). A vena contractát (a „gomba nyakát”, mely jól korrelál a regurgitációs orificium átmérőjével), könnyebb volt meghatározni, 10 mm volt. A jelentős vitium további következménye a tág vena cava inferior (20 mm), és a tág vena hepatica, melyben reverz áramlás is detektálható volt pulzatilis Dopplerrel (5. ábra).
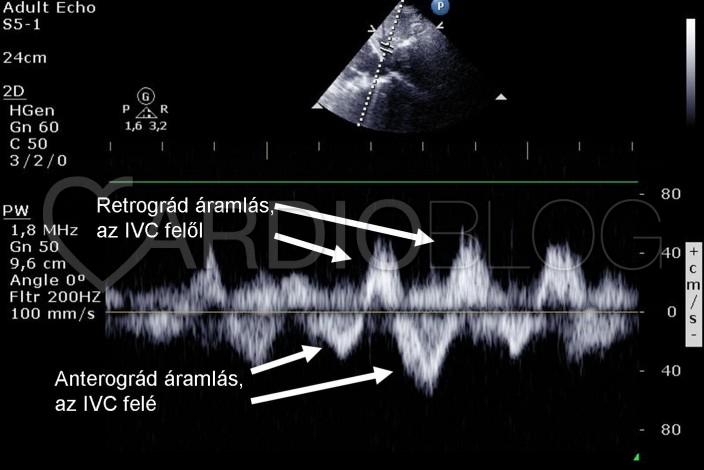
5. ábra hepatica flow
Az izolált tricuspidális prolapsus igen ritka, azonban irodalmi adatok szerint mitrális prolapsus esetén 40 %-ban találkozhatunk tricuspidális prolapsussal. A jelentős regurgitációt okozó tricuspidális prolapsus miatt felmerült a műtét lehetősége, ezért az elektrofiziológiai kivizsgálást, ablációt egyelőre halasztottuk. Az izolált jobbszívfél érintettség miatt AVRD kizárása céljából a beteget MRI vizsgálatra előjegyeztük, reméljük, viszont láthatjuk majd a felvételeket egy későbbi MRI bejegyzésben!
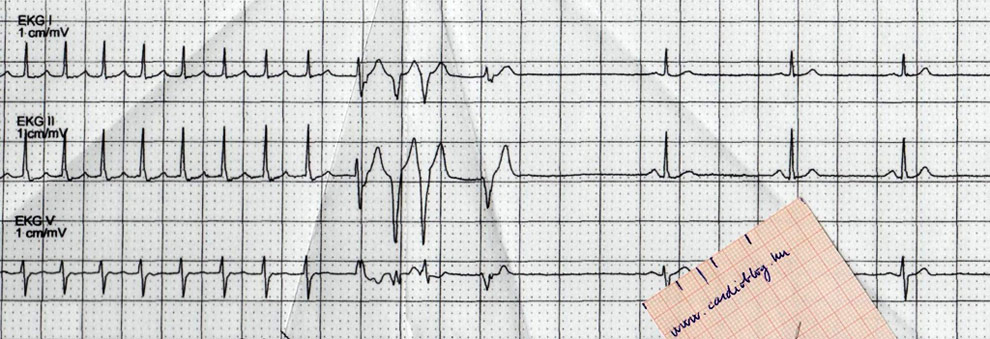
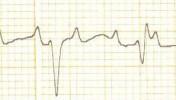
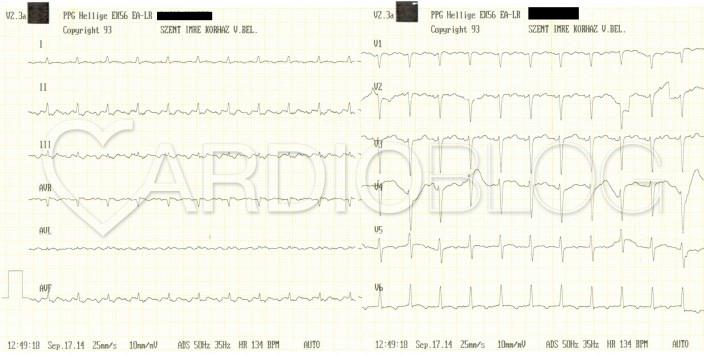
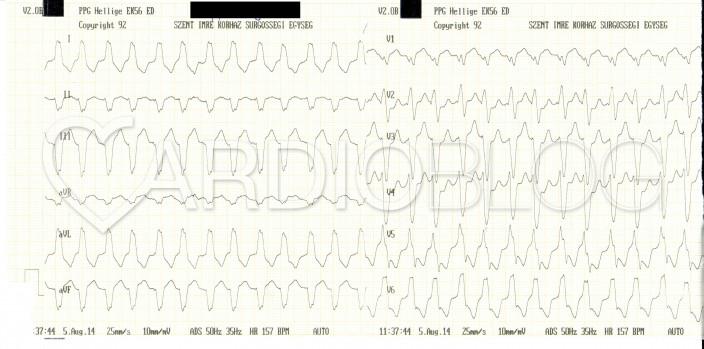
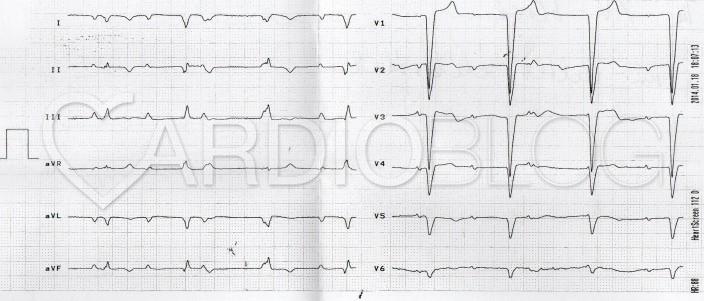
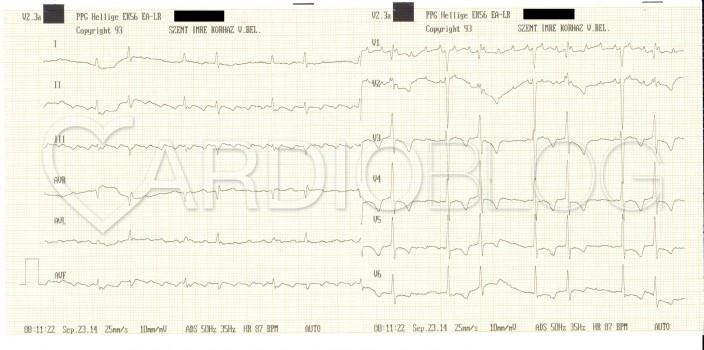 Mi látható a fenti EKG-kon? Mi az eltérő morfológiájú QRS-ek magyarázata?
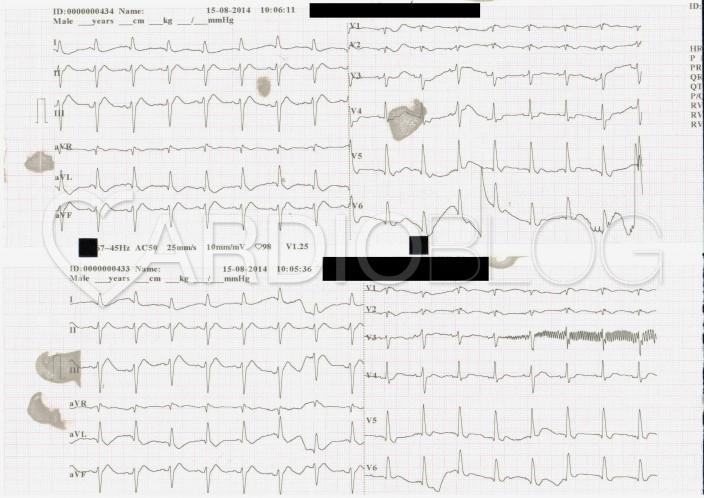
Mi látható a fenti EKG-kon? Mi az eltérő morfológiájú QRS-ek magyarázata?