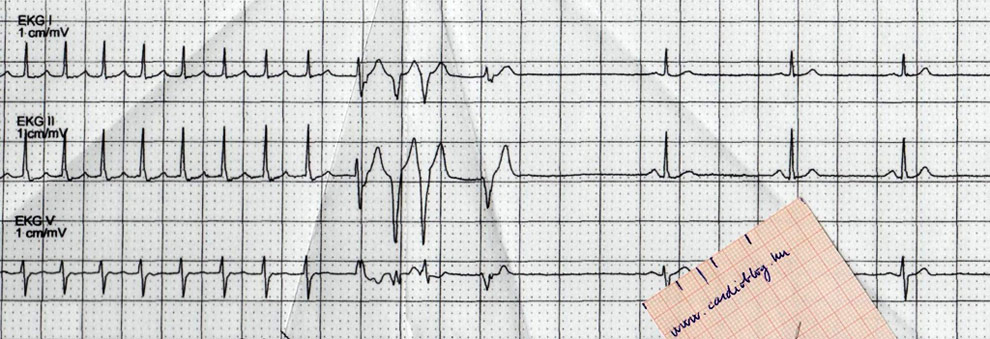
A legnagyobb valószínűséggel mit ábrázolnak ezek a görbék?
Megoldásokat 2013.06.22-én éjfélig küldhettek az ekg.megfejtes@cardioblog.hu email címre. Ez az utolsó előtti feladvány ebben a szezonban. Küldjetek megfejtést! Jó hajrázást!
2013. június 9. vasárnap
simon_says
Nincs hozzászólás
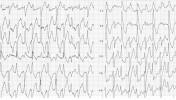
A legnagyobb valószínűséggel mit ábrázolnak ezek a görbék?
Megoldásokat 2013.06.22-én éjfélig küldhettek az ekg.megfejtes@cardioblog.hu email címre. Ez az utolsó előtti feladvány ebben a szezonban. Küldjetek megfejtést! Jó hajrázást!
2013. június 2. vasárnap
demon
Nincs hozzászólás
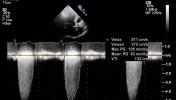
A 83 éves, idős férfit 10 éve gondozzák aorta stenosis miatt. Két évvel ezelőtt a billentyű szűkület szignifikánssá vált, jelentős panaszokat okozott, ezért műtétet indikáltak. A műtéti feltárás során azonban porcelán aortát találtak, így billentyűcsere nem történt. Azóta is több alkalommal került kórházba minimális terhelésre jelentkező mellkasi fájdalom és légszomj miatt. A betegnél echocardiográfiával enyhén csökkent szisztolés bal kamra funkciót (EF: 50%), koncentrikus bal kamra hypertrophiát, enyhe fokú mitrális regurgitációt találtunk.
A durván meszes aorta billentyű felett (1. ábra) 5,1 m/s-os csúcssebességű, 105 Hgmm-es csúcs, és 63 Hgmm-es átlaggrádiensű stenosis igazolódott (számított area 0,5 cm2) enyhe aorta és mitrális regurgitáció mellett (1. videó).
Az aorta gyök pontos ábrázolására transoesophageális echot (TEE) végeztünk, az aorta anulus 21 mm (2. ábra), az anulus és a jobb coronariás szájadék közti távolság 25 mm volt.
A vizsgálat során 3D-TEE is készült, ahol szépen látszik a meszes, alig nyíló aorta billentyű (2. videó).
2008 novembere óta Intézetünkben lehetőség van perkután aorta billentyű beültetésre (Transcatheter Aortic Valve Implantation [TAVI]). Panaszokat okozó, szignifikáns aorta stenosisban a TAVI jelenleg csak akkor indikált, ha a sebészi beavatkozás igen nagy rizikójú (logistic EuroSCORE >15-20%), vagy bizonyos okokból kivitelezhetetlen (pl: mint esetünkben porcelán aortánál, vagy mediastinális besugárzás után), és két sebész is kontraindikálja a műtétet. Ugyanakkor sok esetben nem lehet elvégezni a TAVI-t:
- Uni-, vagy bicuspidális aorta billentyű
- Jelentős aorta insufficiencia
- Súlyos bal kamra elégtelenség (EF <20%)
- Natív aorta anulus <18 mm, vagy > 25 mm (nincs ilyen méretű műbillentyű jelenleg)
- Jelentős mitrális regurgitáció
- Hypertrophiás cardiomyopathia (obstrukcióval, vagy anélkül)
- Súlyos jobb kamra elégtelenség, vagy pulmonális hypertensio
- Intracardiális terime, thrombus, vagy vegetáció
- Anticoaguláció kontraindikációja esetén
- Súlyos aorta betegség (hasi/mellkasi aneurysma, aorta ív atheroma, kanyargós, meszes lefutás)
- 30 napon belüli myocardiális infarktus
- 30 napon belüli súlyos, keringési vagy légzési elégtelenség, mely pozitív inotróp kezelést, vagy mechanikus légzéstámogatást igényelt.
- Sürgős műtét, bármilyen okból
- MRI-vel igazolt agyi történés fél éven belül
- Veseelégtelenség, dialízis
- Súlyos dementia
- A várható élettartam kevesebb, mint 1 év.
Mivel a transfemoralis behatolás igen vastag sheath-en keresztül történik (18F, ami 6 mm), ezért a beavatkozás előtt elengedhetetlen az angio-CT vizsgálat, mely az art. iliaca-k, az aorta és az aorta gyök átmérőiről is felvilágosítást ad.
A részletes kivizsgálás után a kardiológus-szívsebész-aneszteziológus csapat a TAVI beültetés mellett döntött. Ennek során ballonos előtágítást követően egy CoreValve típusú bioprothesis került sikeresen beültetésre (részletes oktatóvideó itt megnézhető: http://www.youtube.com/watch?v=Qg9Kvq-nTN4). A beavatkozás közben III. fokú AV-blokk lépett fel, emiatt először ideiglenes pacemakert kapott a beteg, majd másnap DDDR pacemaker beültetés történt. A CoreValve típusú bioprothesis alakjából és méretéből adódóan (3. ábra) gyakori a III. fokú AV-blokk kialakulása (20-40%), míg a másik típusú bioprothesis, az Edwards Sapien esetén ez az arány jóval kisebb (2-9%).
A két bioprothesis főbb tulajdonságait az alábbi táblázat foglalja össze:
| Edwards-Sapien | CoreValve | |
| Felhasznált pericardium eredete | Marha | Sertés |
| Transapicalis behatolás | Igen | Nem |
| Ballonos előtágítás | Szükséges | Szükséges |
| Tágítás módja | Ballonos (a billentyű egy ballonhoz van rögzítve) | Öntáguló |
| Bioprothesis elhelyezkedése az aorta gyökben | Anulus és sinus Valsalva | Anulustól az a. ascendens kezdeti szakaszáig (hossz: 52-55 mm) |
| Repozícionálhatóság | Nem | Kis mértékben igen |
| Anulus mérés | Szükséges | Szükséges |
| Aorta ascendens mérés | Nem szükséges | Szükséges |
| Anulus- jobb a. coron. Szájadék távolság mérése | Szükséges | Nem szükséges |
Másfél évvel a beavatkozás után az idős férfi a korához képest jól van (egy évvel a bioprothesis beültetése után lágyéksérv miatt megműtötték). Echocardiográfia jó szisztolés bal kamra funkciót (EF: 70%), jól működő bioprothesist (csúcs grádiens 11 Hgmm), jelzett regurgitációt talált (3. videó).
A kivizsgálás, a beavatkozás és az akörüli teendők egy konszenzus dokumentumban kerültek részletes leírásra (JACC 2012;59:1200-1254). Az echocardiográfiai ajánlás pedig itt olvasható: J Am Soc Echocardiogr 2011;24:937-65.
A szerző köszönettel tartozik Gyovai Juliannának az eset előkészítésében nyújtott segítségéért!
2013. május 26. vasárnap
simon_says
Nincs hozzászólás
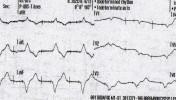
A címben olvasható érdekes elrendeződést a mentő által húzott EKG-n lehetett megfigyelni. A jelenség magyarázatához -mely egyben a feladvány maga- az SBO-n készített EKG gondos elemzésével juthatunk el. Figyeljük meg a második EKG-n előforduló széles(ebb) QRS-ek környezetét!
Megoldásokat 2013.06.08-án éjfélig küldhettek az ekg.megfejtes@cardioblog.hu email címre.
2013. május 13. hétfő
simon_says
Nincs hozzászólás
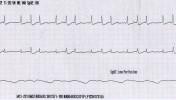
Íme három, orvosi ellátás előtti, majd egy ellátás utáni EKG görbe egy korábban állandó pacemaker implantáción átment betegről. Mi látható rajtuk? Mit kellett ellátni?
Mentő által készített regisztrátum:
Megoldásokat 2013.05.25-én éjfélig küldhettek az ekg.megfejtes@cardioblog.hu email címre.
2013. május 5. vasárnap
Sziv_CT_Major
Nincs hozzászólás
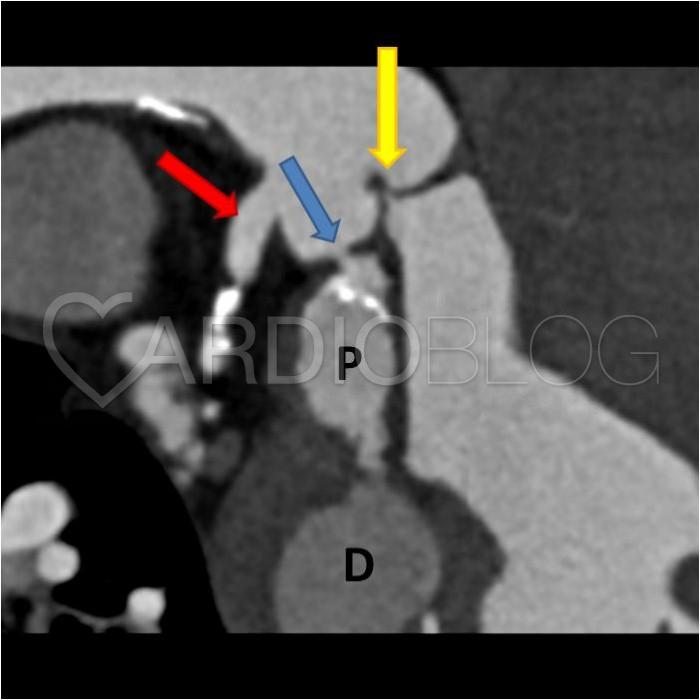
Sárga nyíl az aorta billentyűt, kék nyíl az aneurysma szájadékot, piros nyíl a bal főtörzs szájadékát jelöli. P: proximalis aneurysmazsák, D: distalis aneurysmazsák.
Az 5 hónappal későbbi kontroll mellkasi CT angiographiás vizsgálatnál a korábban leírt többrekeszes aneurysma rendszer thrombotizált, kontrasztanyaggal nem telődött. A beteg azóta is panaszmentes.
A bal oldali sinus Valsalva aneurysma irodalmi ritkaság, életet veszélyeztető szövődményekkel járhat, mint pl. ruptúra, stroke, myocardialis infarctus; ezért a korai diagnózis és terápia kiemelkedő jelentőségű.
2013. április 28. vasárnap
simon_says
Nincs hozzászólás
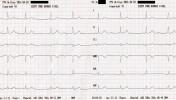
A következő EKG-k tulajdonosáról azt kellene kitalálnunk, hogy a legnagyobb valószínűséggel milyen ritmuszavar állhat a szapora szívdobogásos panaszsorai hátterében.
Megoldásokat 2013. 05. 11-én éjfélig küldhettek az ekg.megfejtes@cardioblog.hu email címre. Új megfejtők írják meg, milyen álnéven szeretnének részt venni az értékes nyereményekért folytatott versenyjátékban!
2013. április 8. hétfő
simon_says
Nincs hozzászólás
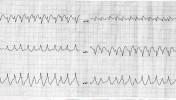
Ebben a feladványban két hasonló görbét látunk eltérő etiológiával. Mi a közös bennük, és mi a különbség? Mi látható a két görbén?
1.eset
2.eset
A megoldásokat beküldésére kivételesen három hét áll rendelkezésre- azaz 2013.04.27-én éjfélig küldhettek az ekg.megfejtes@cardioblog.hu email címre. Újonnan csatlakozók írják meg, milyen álnéven kívánnak részt venni!
Sarcoidosisban a szív érintettség az irodalmi adatok alapján gyakoribb (egyes cikkek alapján akár 50% is lehet), mint ahogy az felismerésre kerül. A boncolási eredmények azt mutatják, hogy a hirtelen halált szenvedett sarcoidosis-os betegeknél gyakran (akár az esetek felében is) cardialis érintettség áll a háttérben.
Klinikai gyanú esetén az MR vizsgálat képes kimutatni a cardialis érintettséget. A sarcoidosisos granulómák az MR-en késői halmozást okoznak. Az elhelyezkedés a viralis myocarditis-szel mutat átfedést. Jobb kamrai érintettség esetén a mintázat utánozhat ARVD-t is. Amennyiben a gyulladás éppen aktív, az kiderül az ödémát megjelenítő technikával. A pulmonalis és a szív manifestatio mértéke nem feltétlen van szoros kapcsolatban egymással. Cardialis érintettség esetén agresszívebb therapia alkalmazásának lehetősége merül fel.
Az első beteg esetén markáns pulmonalis érintettség látható a CT képeken, bilateralis hilaris lymphadenopathiaval. A basalis anteroseptalis halmozásnak megfelelően futhatnak ingerületvezető kötegek is, mely magyarázhatja a gyakran tapasztalható vezetési zavart. A kiáramlási képeken aorta insufficientia regurgitatios jetje sejthető.
1. beteg: tüdő CT
1. beteg: basalis anteroseptalis halmozás
A második beteg esetén a jobb kamrai érintettség következtében kialakuló késői halmozás ARVD gyanúját is keltheti.
2. beteg: LVOT mozgókép és késői halmozás
2. beteg: SA mozgókép és késői halmozás
A harmadik beteg esetén inferolateralisan látható foltos halmozás viralis myocarditisre emlékeztet, valamint itt is tetten érhető az első betegnél már látott basalis anteroseptalis góc.
3. beteg: LVOT mozgókép és késői halmozás
3. beteg: SA mozgókép és késői halmozás
Korábbi cikk az Orvosi Hetilapból:
Orv Hetil. 2006 Feb 19;147(7):315-9.
Új lehetőségek a sarcoidosis diagnosztikájában Magyarországon: ajakbiopszia és szív-MR.
Az intézményünkben Simor Tamás professzor, közvetlen munkatársnőm Vágó Hajnalka és Pozsonyi Zoltán is végzett már sarcoidosisos betegen szív MR vizsgálatot rajtam kívül. A technikát fiatalabb kollégáink is tudják alkalmazni. A CT felvételekért Balázs Györgynek tartozom köszönettel.
[Korábban ebben a bejegyzésben találkozhattunk sarcoidosisos beteg EKG-jával.]
2013. március 24. vasárnap
simon_says
Nincs hozzászólás
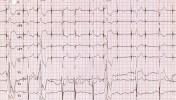
Mit ábrázolnak ezek a görbék?
Ez a Cardioblog 100. bejegyzése. Megoldásokat 2013.04.06-án éjfélig küldhettek az ekg.megfejtes@cardioblog.hu email címre. Az új résztvevők írják meg, milyen álnéven kívánnak szerepelni az értékes nyereményekért folyó versenyjátékban!
2013. március 10. vasárnap
simon_says
Nincs hozzászólás
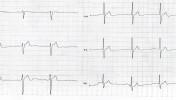
A következő két esetben ugyanaz a kóros az EKG-kon. Mi a közös eltérés?
1. eset:
2. eset:
Megoldásaitokat 2013.03.23-án éjfélig küldhetitek az ekg.megfejtes@cardioblog.hu email címre. Az újonnan csatlakozók írják meg, milyen álnéven kívánnak részt venni az értékes nyereményekért folyó versenyjátékban!
Az EKG rajongóinak továbbra is hadd ajánljam figyelmébe ezt az eseményt (jelentkezni az alábbi képen olvasható email címen lehet):
Az EKG diagnosztika kihívásai – II. (Tihany 2013. május 7-8)